Nguyên Nhân Trào Ngược Dạ Dày Thực Quản Và Biện Pháp Phòng Ngừa
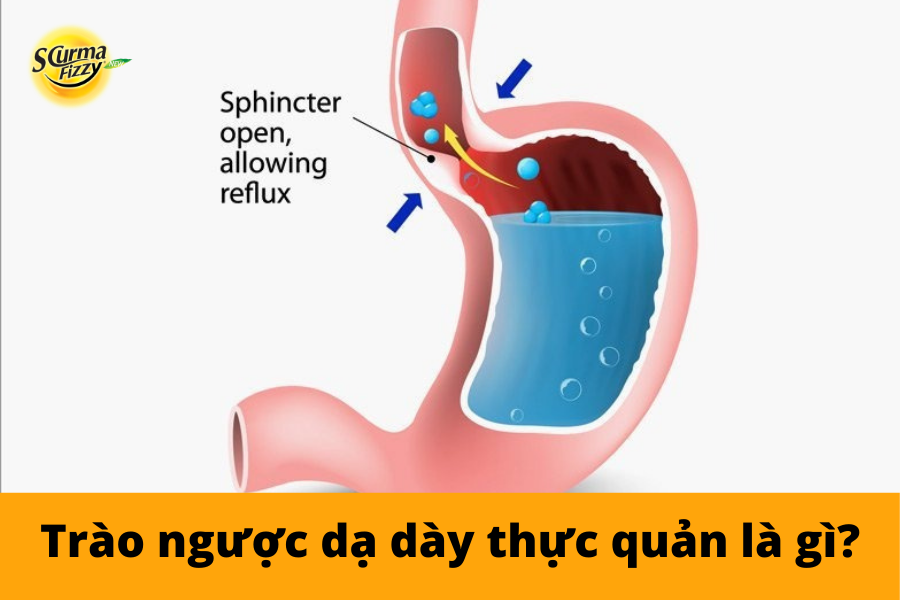
Trào ngược dạ dày thực quản (GERD) là một bệnh rối loạn tiêu hóa rất phổ biến trên toàn thế giới với triệu chứng điển hình là ợ hơi, ợ chua. Giãn cơ thắt thực quản dưới là nguyên nhân phổ biến gây trào ngược dạ dày thực quản hiện nay. Bệnh GERD không nguy hiểm, nhưng nếu không được điều trị sẽ dẫn đến nhiều biến chứng nghiêm trọng. Chẳng hạn như, hẹp thực quản, viêm thanh quản, Barrett thực quản và thậm chí là ung thư thực quản. Có thể điều trị và phòng ngừa bệnh trào ngược dạ dày thực quản như nào? Hãy cùng SCurma Fizzy tìm hiểu về những vấn đề này qua bài viết dưới đây.
1. Trào ngược dạ dày thực quản (GERD) là gì và có nguy hiểm không?
1.1. Khái niệm trào ngược dạ dày thực quản
Trào ngược dạ dày thực quản còn được gọi với cái tên GERD, viết tắt của cụm từ Gastroesophageal Reflux Disease. Đây là một bệnh rối loạn tiêu hóa rất phổ biến trên toàn thế giới với tỷ lệ mắc ước tính là 18.1 – 27.8 % ở Bắc Mỹ. Một số báo cáo cho thấy khoảng một nửa số người trưởng thành sẽ có các triệu chứng trào ngược dạ dày ở một thời điểm nào đó.
Trào ngược dạ dày thực quản xảy ra khi các chất trong dạ dày bị trào ngược, di chuyển lên thực quản. Mức độ xuất hiện các dấu hiệu bệnh ở mỗi bệnh nhân không giống nhau. Nếu bạn có các triệu chứng bệnh nhiều hơn hai lần một tuần thì có thể bạn đã mắc phải tình trạng GERD. Bạn cần lưu ý đến vấn đề này để có thể tìm đến các bác sĩ và được tư vấn chăm sóc sức khỏe kịp thời.
1.2. Đồng thuận Montreal về GERD (Montreal Definition of GERD)
Theo định nghĩa của Montreal, GERD là một tình trạng phát triển khi sự trào ngược của các chất trong dạ dày gây ra các triệu chứng và/hoặc biến chứng phiền toái. Bệnh được phân loại thành hội chứng thực quản và ngoài thực quản. Các khía cạnh mới của định nghĩa mới bao gồm cách tiếp cận lấy bệnh nhân làm trung tâm độc lập với các phát hiện nội soi, phân loại bệnh thành các hội chứng riêng biệt và nhận biết viêm thanh quản, ho, hen suyễn và ăn mòn răng là hội chứng GERD.
Có thể có các định nghĩa đồng thuận toàn cầu dựa trên bằng chứng mặc dù có sự khác biệt về thuật ngữ và ngôn ngữ, tỷ lệ hiện mắc và các biểu hiện ở các quốc gia khác nhau. Một định nghĩa đồng thuận toàn cầu cho trào ngược dạ dày thực quản có thể đơn giản hóa việc quản lý bệnh tật. Điều này cho phép hợp tác nghiên cứu và làm cho các nghiên cứu trở nên tổng quát hơn, hỗ trợ bệnh nhân, bác sĩ và các cơ quan quản lý.
>>> Xem thêm: Hiện tượng trào ngược dạ dày gây khó thở như thế nào?
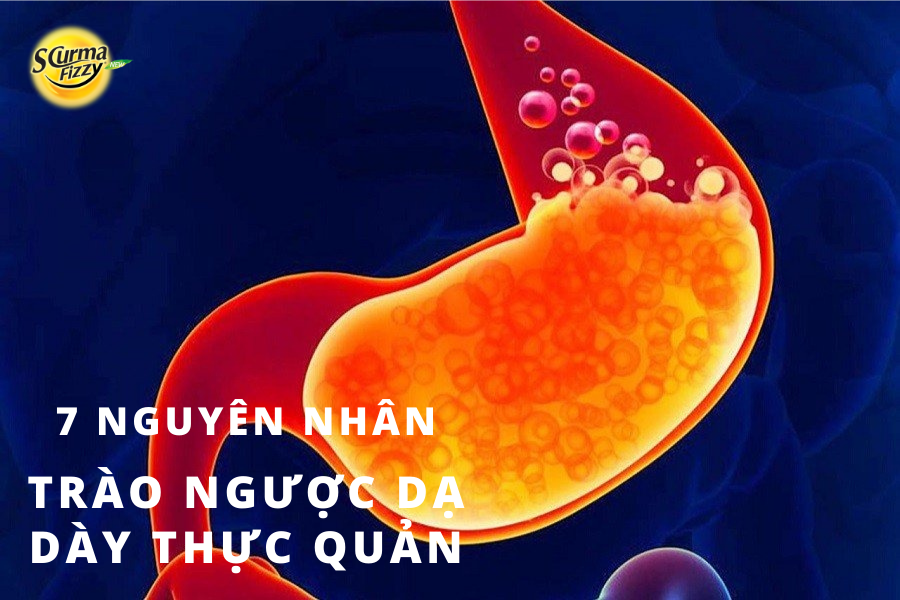
2. 7 nguyên nhân chính gây trào ngược dạ dày thực quản
Bệnh trào ngược dạ dày thực quản có cơ chế bệnh sinh đa yếu tố. Có nhiều yếu tố được coi là quan trọng đối với sự phát triển của bệnh GERD. Những yếu tố này bao gồm:
- Acid và các chất bị trào ngược khác (ví dụ: mật, pepsin, enzym, các chất khác)
- Cơ chế chống trào ngược tại điểm nối dạ dày thực quản (LES, cơ hoành, thoát vị gián đoạn, dây chằng thực quản).
- Giãn cơ thắt thực quản dưới thoáng qua (viết tắt là TLESR).
- Cơ chế thanh thải thực quản (nhu động thực quản, trọng lực, bicarbonate nước bọt)
- Tính toàn vẹn của niêm mạc và các cơ chế bảo vệ.
- Sử dụng một số loại thuốc như: thuốc chống viêm không steroid (NSAIDs), một số thuốc kháng sinh cụ thể.
- Sử dụng các chất và thuốc ảnh hưởng đến nhu động thực quản, LES hoặc dạ dày.
- Cơ chế cảm giác
- Các yếu tố khác: chậm làm rỗng dạ dày, viêm thực quản, di truyền, các yếu tố tâm lý.
2.1. Bất thường về áp suất LES
Về mặt giải phẫu, LES là một vùng phức tạp nằm ở ngã ba dạ dày – thực quản. Bao gồm hai thành phần: LES thực sự và phần cuối của cơ hoành. LES thực sự là một đoạn cơ trơn co bóp tăng lực nằm ở thực quản xa, hay còn được gọi là cơ vòng thực quản dưới. Cả LES và cơ hoành đều tham gia vào cơ chế chống trào ngược của cơ vòng dạ dày – thực quản.
Bình thường, trước khi thực quản co thắt, cơ vòng thực quản dưới sẽ giãn ra, cho phép thức ăn đi qua dạ dày. Trong điều kiện nghỉ ngơi, LES duy trì vùng áp suất cao hơn áp suất trong dạ dày từ 15-30 mmHg, tùy vào từng đối tượng.
Một số ít bệnh nhân bị trào ngược dạ dày thực quản có LES áp suất thấp và liên tục yếu. Điều này sẽ dẫn đến tình trạng trào ngược mỗi khi áp lực dạ dày vượt quá áp lực của LES, đặc biệt khi áp suất LES < 6 mmHg.
Áp suất LES giảm mãn tính thường liên quan đến biến chứng viêm thực quản nặng. Ngoài ra, vấn đề này cũng đã được tìm thấy ở nhiều bệnh nhân với các biến chứng khác, chẳng hạn như: hẹp thực quản và Barrett thực quản.
Các yếu tố làm giảm trương lực LES cần lưu ý bao gồm:
- Các Hormon nội sinh: cholescystokinin, progesterone trong thai kỳ.
- Một số thuốc như: nitrat, thuốc chẹn kênh calci…
- Các loại thực phẩm: bữa ăn nhiều chất béo, sô cô la…
- Thói quen hút thuốc lá, uống rượu và cafein.
2.2. TLESRs – Giãn cơ thắt thực quản dưới thoáng qua
Giãn cơ thắt thực quản dưới thoáng qua (TLESRs) là nguyên nhân phổ biến nhất gây trào ngược dạ dày thực quản. TLESR là những đợt thư giãn LES ngắn không liên quan đến nuốt hoặc nhu động ruột.
Trên thực tế, các nghiên cứu ở những người tình nguyện khoẻ mạnh đã xác định được các đợt trào ngược trong khi ngủ và sau khi ăn là do sự gia tăng số lần thư giãn LES không phù hợp. Căng dạ dày, chướng bụng đã được công nhận là yếu tố chính gây ra TLESRs.
Bệnh nhân bị GERD có tỷ lệ giãn cơ thắt thực quản dưới thoáng qua cao liên quan đến trào ngược cao hơn người bình thường. Tuy nhiên, tần suất TLESR ở cả hai đối tượng này là như nhau. Tương tự áp lực LES, tần suất TLESR cũng bị ảnh hưởng bởi thực phẩm (chất béo, sô cô la…), thói quen uống rượu, hút thuốc lá…
2.3. Suy giảm khả năng thanh thải axit trong thực quản
Quá trình thanh thải axit thực quản là một cơ chế bảo vệ quan trọng chống lại sự phát triển của GERD. Mức độ tổn thương niêm mạc thực quản được xác định bởi mức độ và thời gian tiếp xúc giữa axit với thực quản.
Trong thực nghiệm gây ra trào ngược tự phát, bệnh nhân GERD đã được phát hiện có thời gian thanh thải axit dài hơn từ hai đến ba lần so với những bệnh nhân không có GERD. Sự thanh thải của thực quản bị suy giảm có thể do sự gia tăng thể tích của chất trào ngược và đôi khi có thể là do bệnh lý có từ trước. Trong đó, rối loạn nhu động và tái hồi lưu là hai cơ chế làm suy giảm khả năng thanh thải thể tích đã được xác định.
Hơn nữa, quá trình thanh thải axit kéo dài còn do giảm tỷ lệ nước bọt hoặc giảm khả năng trung hoà axit của nước bọt. Giảm tiết nước bọt trong hoặc ngày trước khi ngủ làm cho thời gian thanh thải axit kéo dài rõ rệt. Và đây dường như là một yếu tố gây bệnh chính trong các dạng nghiêm trọng của trào ngược dạ dày thực quản.
>>> Xem thêm về: Trào Ngược Acid – 7 Điều Mà Ai Cũng Cần Phải Biết
2.4. Quá trình làm rỗng dạ dày bị chậm
Việc làm rỗng dạ dày chậm trễ khiến lượng thức ăn đã axit hoá trong thời gian sau ăn bị giữ lại trong dạ dày lâu hơn. Đây là một trong các yếu tố có thể làm tăng khả năng mắc bệnh trào ngược dạ dày thực quản. Tuy nhiên, cho đến nay vẫn chưa có bằng chứng cụ thể nào khẳng định về vấn đề này.
Hiện nay, nhiều nhà nghiên cứu cho rằng, việc làm rỗng dạ dày chậm góp phần vào cơ chế bệnh sinh của GERD ở một tỷ lệ nhỏ bệnh nhân. Nguyên nhân chủ yếu là do tăng lượng chất trào ngược có sẵn và gây căng tức dạ dày. Tác động của căng phồng dạ dày đã được khảo sát trong một nghiên cứu gần đây.
2.5. Thoát vị gián đoạn
Thoát vị gián đoạn hay thoát vị Hiatal, thường được tìm thấy ở bệnh nhân bị trào ngược dạ dày thực quản. Một trong những lý do mà thoát vị gián đoạn được cho là ảnh hưởng đến bệnh GERD mạn tính đó là do sự cản trở chức năng LES của nó. Mặt khác, thoát vị Hiatal hoạt động như một bể chứa axit, theo đó axit sẽ bị giữ lại trong túi thoát vị trong quá trình thanh thải axit ở thực quản. Và khi bệnh nhân nuốt, axit sẽ trào ngược lên thực quản trong quá trình thư giãn LES. Cơ chế này là một trong những nguyên nhân làm suy giảm khả năng thanh thải axit liên quan đến trào ngược dạ dày thực quản.
2.6. Sức đề kháng của niêm mạc bị suy giảm
Khả năng chịu đựng tổn thương của niêm mạc thực quản là một yếu tố quyết định sự phát triển của trào ngược dạ dày thực quản. Niêm mạc thực quản chứa một số thành phần cấu trúc và chức năng đóng vai trò như một lớp bảo vệ chống lại các chất độc hại.
Tuy nhiên, cơ chế bảo vệ của niêm mạc thực quản có giới hạn nhất định. Khi các yếu tố tấn công lấn át sự bảo vệ của thực quản, tổn thương niêm mạc sẽ xảy ra.
2.7. Acid và các chất trào ngược khác
Sự trào ngược của axit là tác nhân gây kích thích chủ yếu đối với thực quản trong sự phát triển và tiến triển của bệnh trào ngược dạ dày thực quản. Mức độ nghiêm trọng của biến chứng viêm thực quản trào ngược cũng như Barrett thực quản tăng lên theo thời gian tiếp xúc với axit. Sự có mặt của pepsin các chất khác trong dạ dày tá tràng như mật, men tụy và men ruột làm trầm trọng hơn hoạt động của axit, ảnh hưởng đến mức độ nghiêm trọng của bệnh.
3. Nhận biết bệnh trào ngược dạ dày thực quản dựa vào những triệu chứng nào?
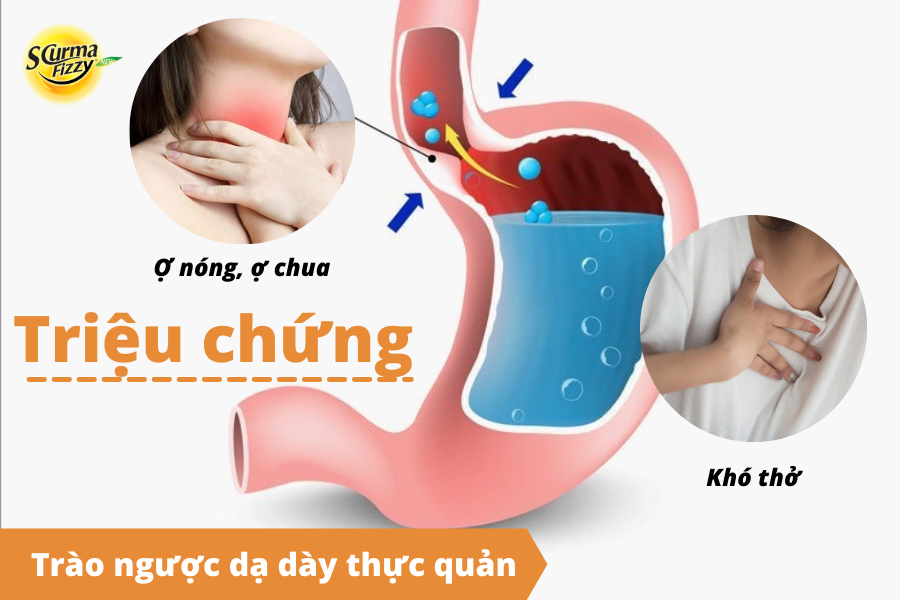
Triệu chứng cổ điển và phổ biến nhất của bệnh trào ngược dạ dày thực quản là chứng ợ nóng, ợ chua. Người bệnh thường có cảm giác nóng ở ngực, tỏa ra miệng, thường là do axit trào ngược lên thực quản. Tuy nhiên, chỉ một tỷ lệ nhỏ các trường hợp trào ngược là có triệu chứng. Đôi khi ợ chua cũng có thể không liên quan đến trào ngược.
Bên cạnh các triệu chứng cổ điển, bạn có thể nhận biết bệnh dựa vào các biểu hiện ngoài thực quản. Mặc dù không phải lúc nào cũng có thể nhận ra được các dấu hiệu này nhưng bạn không nên bỏ qua chúng.
Các triệu chứng ngoài thực quản nhiều khả năng do trào ngược vào thanh quản, dẫn đến hắng giọng và khàn giọng. Không ít bệnh nhân bị GERD có cảm giác đầy bụng hoặc có khối u ở phía sau cổ họng. Nguyên nhân của tình trạng này hiện nay vẫn chưa được hiểu rõ nhưng có giả thuyết cho rằng việc tiếp xúc của hầu họng với axit dẫn đến tăng trương lực của cơ thắt thực quản trên (UES).
Hơn nữa, trào ngược axit có thể gây ra co thắt phế quản, có thể làm trầm trọng thêm bệnh hen suyễn. Điều này dẫn đến tình trạng ho, khó thở và thở khò khè ở những đối tượng bị trào ngược dạ dày thực quản. Ngoài ra, một số bệnh nhân GERD cũng có thể bị buồn nôn và nôn mãn tính.
Các triệu chứng GERD nên được phân biệt với chứng khó tiêu. Rối loạn tiêu hóa được định nghĩa là khó chịu vùng thượng vị, không ợ chua hoặc trào ngược axit, kéo dài hơn một tháng. Nó có thể kết hợp với đầy hơi / đầy bụng ở thượng vị, ợ hơi, buồn nôn và nôn. Rối loạn tiêu hóa là một thực thể có thể được quản lý khác với GERD và có thể thúc đẩy đánh giá nội soi, cũng như xét nghiệm HP.
>>> Xem ngay: Phác đồ điều trị trào ngược dạ dày của Bộ y tế có và không dùng thuốc
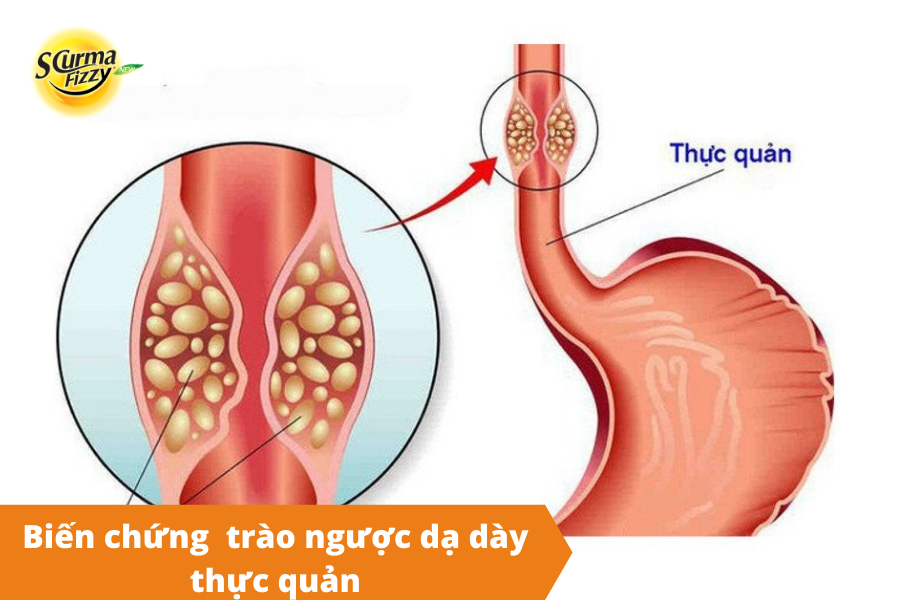
4. Các biến chứng nguy hiểm của trào ngược dạ dày thực quản
Nếu không được điều trị, bệnh trào ngược dạ dày thực quản có thể dẫn đến một số biến chứng nghiêm trọng. Bao gồm viêm thực quản, hẹp thực quản, Barrett thực quản và một số biến chứng bên ngoài thực quản.
Mức độ nghiêm trọng của viêm thực quản có thể rất khác nhau tùy từng trường hợp. Với những trường hợp nặng sẽ dẫn đến ăn mòn rộng, loét và chít hẹp thực quản. Viêm thực quản cũng có thể dẫn đến xuất huyết tiêu hóa (GI). Có thể nhận biết chảy máu đường tiêu hóa trên dựa vào các biểu hiện như thiếu máu, nôn mửa, nôn ra máu… Viêm thực quản mãn tính do tiếp xúc với axit liên tục cũng có thể gây sẹo và hẹp đường tiêu hóa. Khi đó, sẽ bắt gặp cảm giác khó nuốt ở người bệnh.
Bệnh nhân bị trào ngược axit dai dẳng có thể có nguy cơ bị Barrett thực quản, một tình trạng trong đó mô tương tự như niêm mạc ruột của bạn thay thế mô lót thực quản của bạn.
Một số người bị GERD phát triển các biến chứng bên ngoài thực quản, trong miệng, cổ họng hoặc phổi. Những biến chứng này có thể bao gồm: hen suyễn, ho mãn tính, khản giọng, viêm thanh quản và mòn men răng.
5. Điều trị và phòng ngừa bệnh trào ngược dạ dày thực quản
5.1. Sàng lọc bệnh nhân để tìm các triệu chứng báo động liên quan
Bệnh nhân cần được sàng lọc để tìm các triệu chứng báo động liên quan đến trào ngược dạ dày thực quản. Vì những triệu chứng này cần được đánh giá nội soi khẩn cấp. Các triệu chứng báo động có thể gợi ý một bệnh lý ác tính tiềm ẩn có thể xảy ra. Nội soi không bắt buộc khi có các triệu chứng GERD điển hình. Tuy nhiên, nội soi được khuyến khích khi có các triệu chứng báo động và để sàng lọc những bệnh nhân có nguy cơ cao bị biến chứng (tức là bệnh Barrett thực quản, bao gồm những người có triệu chứng mãn tính và / hoặc thường xuyên, tuổi> 50, chủng tộc da trắng và béo phì trung tâm). Các triệu chứng báo động bao gồm chứng khó nuốt và nuốt đau, hay có dấu hiệu của các biến chứng như hẹp thực quản, loét dạ dày thực quản và / hoặc bệnh ác tính.
5.2. Thay đổi lối sống
Nếu không có triệu chứng báo động nào, việc quản lý GERD ban đầu nên hướng đến việc điều chỉnh lối sống. Cho đến nay, phần lớn các nghiên cứu về thay đổi lối sống và chế độ ăn uống trong GERD vẫn chưa được cung cấp đầy đủ. Tuy nhiên, thay đổi lối sống vẫn là ưu tiên hàng đầu trong quản lý GERD với mục tiêu chính là giảm triệu chứng và cải thiện chất lượng cuộc sống.
Cách điều chỉnh lối sống duy nhất đã được chứng minh là kê cao đầu giường (HOB). Việc kê cao đầu giường đã được chứng minh là làm giảm tiếp xúc với axit thực quản và thời gian thanh thải axit khi nằm ngửa ở những người bị trào ngược dạ dày thực quản về đêm. Điều này có tác dụng làm giảm chứng ợ nóng và rối loạn giấc ngủ ở các đối tượng này.
Ngoài ra, cũng nên giảm thiểu hoặc tránh các yếu tố góp phần vào tỷ lệ TLESRs. Các yếu tố đó bao gồm hút thuốc, uống nhiều rượu, ăn nhiều bữa tối, đồ ăn nhẹ vào ban đêm và chế độ ăn nhiều chất béo.
Với những người mắc GERD thường được bác sĩ khuyên nên giảm cân bởi do béo phì là một yếu tố nguy cơ của GERD, nhưng hầu hết các ca phẫu thuật bệnh lý đều làm trầm trọng thêm tình trạng trào ngược. Ngoài ra, tất cả bệnh nhân bị GERD nên tránh dùng thuốc chống viêm không steroid (NSAID) vì vai trò của chúng trong việc phá vỡ cơ chế bảo vệ niêm mạc sinh lý.
5.3. Điều trị bằng thuốc
Mục đích điều trị bằng thuốc cho bệnh nhân bị trào ngược dạ dày thực quản là giảm triệu chứng và giảm thiểu tổn thương niêm mạc do trào ngược axit. Các loại thuốc ức chế axit chính bao gồm thuốc chẹn H2 và thuốc ức chế bơm proton.
Thuốc chẹn H2 làm giảm tiết axit dạ dày bằng cách ức chế sự kích thích histamin của tế bào thành. Thuốc ức chế bơm proton là thuốc ức chế kênh vận chuyển H+/K+/ATPase, có tác dụng làm giảm lượng axit tiết ra từ tế bào thành vào lòng dạ dày. Thuốc chẹn H2 đã được chứng minh là có một số lợi ích về triệu chứng so với giả dược, nhưng ở những người không có chống chỉ định, PPI là liệu pháp hiệu quả nhất.
Thuốc ức chế bơm proton (PPIs) là nhóm thuốc kháng axit mạnh nhất. Chúng được dùng một lần hoặc hai lần mỗi ngày và cho hiệu quả tốt nhất nếu uống trước bữa ăn từ 30 đến 60 phút. Nhiều bệnh nhân sẽ tái phát các triệu chứng sau khi ngừng PPI. Do đó, người bệnh có thể phải điều trị suốt đời. Có một số bằng chứng cho thấy việc bổ sung thuốc chẹn H2 vào ban đêm có thể khắc phục được vấn đề tăng acid về đêm ở những bệnh nhân sử dụng PPI 2 lần/ngày.
>>> Xem thêm: Bị trào ngược dạ dày uống thuốc gì thì hiệu quả nhất?
5.4. Phẫu thuật
Bác sĩ có thể đề nghị phẫu thuật nếu các triệu chứng trào ngược dạ dày thực quản của bạn không cải thiện sau khi thay đổi lối sống và sử thuốc. Hoặc trường hợp bạn muốn ngừng dùng thuốc GERD lâu dài để kiểm soát các triệu chứng.
Việc sử dụng phẫu thuật chống trào ngược (fundoplication) hiện nay vẫn còn gây nhiều tranh cãi. Các nghiên cứu chỉ cho thấy những cải thiện triệu chứng dài hạn tối thiểu khi phẫu thuật so với liệu pháp PPI. Những bệnh nhân được chỉ định sử dụng phẫu thuật thường là những người cũng đáp ứng tốt với PPI và do đó có thể được quản lý về mặt y tế.
Ngược lại, bệnh nhân không đáp ứng tốt với PPI thì phẫu thuật chưa chắc là lựa chọn tốt. Khoảng một nửa số bệnh nhân được phẫu thuật cuối cùng cần phải điều chỉnh lại phẫu thuật. Tuy nhiên phẫu thuật chưa chắc đã hiệu quả hơn so với biện pháp dùng thuốc PPI, đồng thời nguy cơ biến chứng và tử vong sau phẫu thuật là khó có thể lường trước, phẫu thuật chỉ nên dành cho một số bệnh nhân được chọn. Lựa chọn những ứng cử viên tốt nhất cho phẫu thuật chống trào ngược vẫn là đang một thách thức lâm sàng hiện nay.
Kết luận
Như vậy, bệnh trào ngược dạ dày thực quản nếu không được điều trị kịp thời sẽ gây ra nhiều biến chứng nguy hiểm. Bước đầu tiên trong điều trị và phòng ngừa bệnh là thay đổi lối sống, như: kê cao gối khi nằm, giảm cân nếu thừa… Đồng thời hạn chế ăn các loại thực phẩm như chất béo, socola…, uống rượu, hút thuốc lá… cũng góp phần trong điều trị và phòng bệnh.
Trên đây là một số thông tin cơ bản về bệnh trào ngược dạ dày thực quản được đội ngũ bác sĩ, dược sĩ Scurma Fizzy cung cấp. Hy vọng những thông tin này hữu ích cho bạn.
Liên hệ ngay HOTLINE 1800.6091 để được tư vấn MIỄN PHÍ về tình trạng dạ dày đang gặp phải ngày hôm nay từ các bác sĩ, dược sĩ chuyên gia để hạn chế các biến chứng nguy hiểm.