Các Bệnh Liên Quan Đến Dạ Dày Ở Trẻ Em Là Gì, Chẩn Đoán Và Điều Trị
Ở trẻ em, các cơ quan còn chưa hoàn thiện, đồng thời hệ miễn dịch yếu nên rất dễ mắc bệnh, trong đó có các bệnh liên quan đến dạ dày. Triệu chứng mắc các bệnh liên quan đến dạ dày ở trẻ em thường khác so với người lớn nên nếu phụ huynh không theo dõi cẩn thận và không phát hiện kịp thời, sẽ dẫn đến các biến chứng nguy hiểm ảnh hưởng đến sức khỏe của trẻ.
1. Giải phẫu và chức năng của dạ dày:
– Dạ dày là cơ quan quan trọng trong hệ tiêu hóa, nối giữa thực quản và tá tràng có chức năng co bóp và tiêu hóa thức ăn.
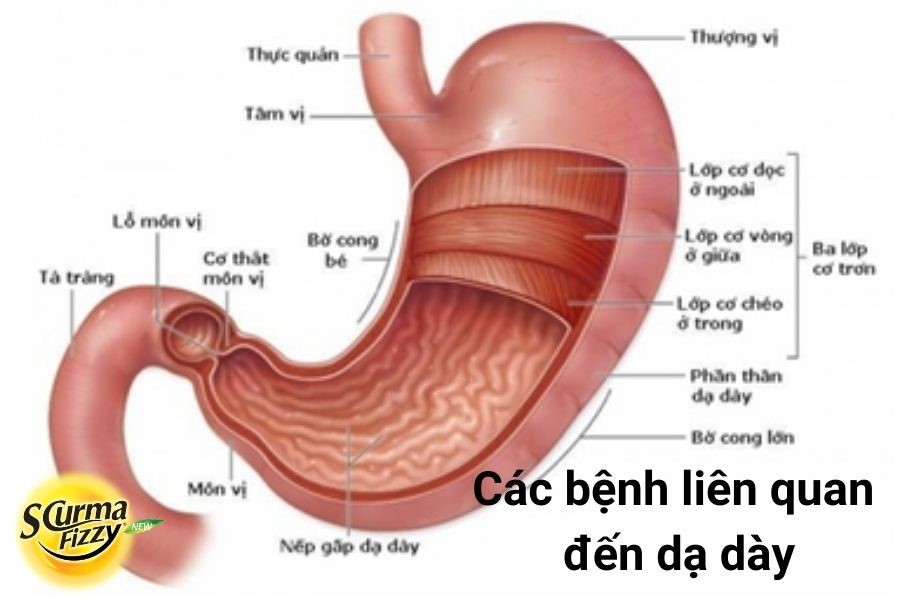
Cấu tạo của dạ dày
– Dạ dày cấu tạo gồm 4 lớp: Lớp thanh mạc, lớp cơ, lớp dưới niêm mạc và lớp niêm mạc bao phủ bên trong.
– Tuyến dạ dày có các tế bào tiết: Tế bào bìa, tế bào chính và tế bào bài tiết nhầy.
+ Tế bào bìa: Có nhiệm vụ bài tiết acid chlorhydric. Acid chlorhydric có vai trò quan trọng trong việc hoạt hóa men tiêu hóa, kích thích bài tiết dịch tụy và điều chỉnh đóng mở môn vị.
– Tế bào chính: Có nhiệm vụ bài tiết pepsinogen. Pepsinogen sẽ được chuyển hóa thành pepsin có hoạt tính, tham gia vào quá trình tiêu hóa protein.
+ Tế bào bài tiết nhầy: Chất nhầy có nhiệm vụ bao phủ niêm mạc dạ dày; là yếu tố bảo vệ niêm mạc khỏi sự tấn công của dịch vị và các yếu tố nguy cơ gây nên các bệnh liên quan đến dạ dày.
2. Các bệnh liên quan đến dạ dày thường gặp ở trẻ em là gì?

Các bệnh liên quan đến dạ dày
Trẻ em rất dễ mắc các bệnh liên quan đến dạ dày, nguyên nhân có thể đến do sự xâm nhập của vi khuẩn, virus, do dùng thuốc hoặc do chế độ chăm sóc không đúng. Diễn biến bệnh ở trẻ em có thể nhanh và nguy hiểm nếu như không được phát hiện và chữa trị kịp thời.
Các bệnh liên quan đến dạ dày
2.1. Trào ngược dạ dày – thực quản:
2.1.1. Trào ngược dạ dày – thực quản:
– Trào ngược dạ dày – thực quản là hiện tượng trào ngược dịch vị, thức ăn từ dạ dày lên thực quản, có khi lên tận miệng. Tần suất có thể từng lúc hoặc thường xuyên. Nếu sự trào ngược không lên đến tận miệng thì người bệnh có thể dễ dàng bỏ qua các triệu chứng này, chỉ đến khi có dấu hiệu nặng mới biết.
– Hậu quả của bệnh trào ngược dạ dày – thực quản là suy giảm chất lượng cuộc sống và viêm loét thực quản.
– Cơ chế của bệnh là do giảm trương lực cơ vòng dưới thực quản, có thể do tác dụng của thuốc hoặc thức ăn gây nên.
>>> Xem thêm Bệnh Trào Ngược Dạ Dày Thực Quản GERD
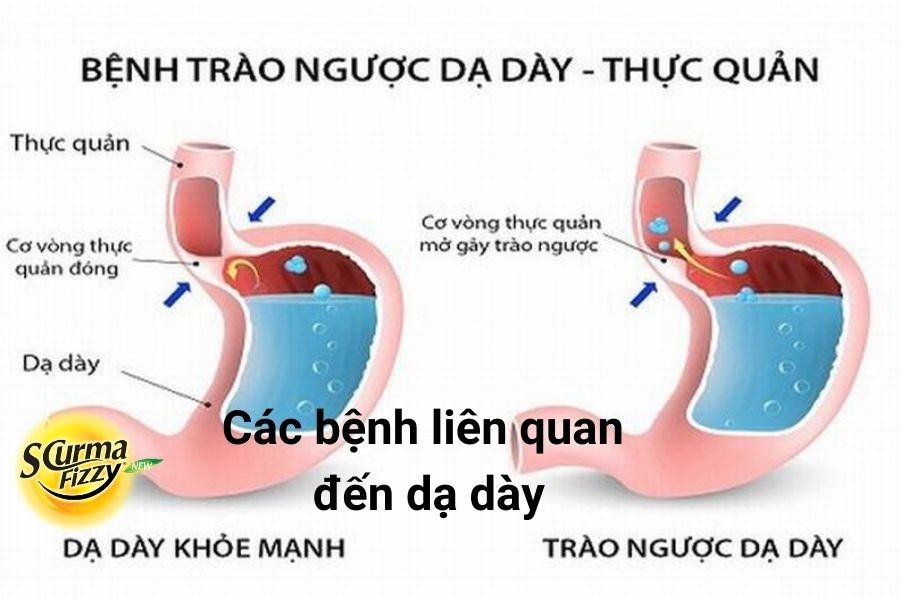
Trào ngược dạ dày – thực quản
2.1.2. Chẩn đoán các bệnh liên quan đến dạ dày: Bệnh trào ngược dạ dày – thực quản:
2.1.2.1. Các triệu chứng lâm sàng:
* Đối với trẻ bú mẹ, các triệu chứng thường dễ nhận biết khi mắc trào ngược dạ dày – thực quản:
– Trẻ quấy khóc không rõ nguyên nhân, đặc biệt trong khi ăn sữa.
– Tình trạng nôn tái diễn nhiều.
– Trẻ bị rối loạn giấc ngủ.
– Các biểu hiện trên đường hô hấp như ho, thở rít, khò khè,… tái diễn nhiều lần.
* Đối với trẻ lớn, các dấu hiệu điển hình:
– Ợ nóng, ợ hơi: Xuất hiện nhiều đặc biệt khi uống nước, sau khi ăn no, nằm ngủ hoặc khi bị đầy bụng.
– Xuất hiện triệu chứng đau bụng.
– Tình trạng nôn tái diễn: Triệu chứng nôn, buồn nôn xuất hiện sau khi ăn no hoặc nằm. – Có dấu hiệu mắc nghẹn ở thực quản.
– Khó nuốt: Bệnh lý trào ngược dạ dày thực quản, khiến acid dịch vị trào ngược lên thực quản, gây viêm và phù nề thực quản, gây nên cảm giác khó nuốt.
– Các biểu hiện của bệnh lý đường hô hấp mãn tính như ho, khàn tiếng: Do dây thanh quản tiếp xúc với acid dịch vị nên bị viêm, sưng tấy gây ra tình trạng khàn tiếng, mất giọng.
* Trong trường hợp xuất hiện triệu chứng nôn, cần phải loại trừ các dấu hiệu báo động trước khi nghĩ đến bệnh trào ngược dạ dày – thực quản. Các dấu hiệu loại trừ bao gồm:
– Nôn ra máu hoặc dịch mật.
– Chảy máu tiêu hóa.
– Đi ngoài ra máu.
– Gan lách to, bụng chướng.
– Các bệnh mạn tính đi kèm.
2.1.2.2. Các xét nghiệm cận lâm sàng:
– Hiện nay các xét nghiệm cận lâm sàng được chỉ định để chẩn đoán bệnh trào ngược dạ dày – thực quản. Tuy nhiên, với mỗi bệnh nhân, bác sĩ sẽ thăm khám và chỉ định các xét nghiệm cụ thể:
– Đo pH thực quản 24 giờ:
+ Đây là một xét nghiệm rất quan trọng trong chẩn đoán bệnh trào ngược dạ dày thực quản.
+ Khi chỉ số trào ngựợc (tỷ lệ % pH thực quản dưới 4 trong cả quá trình đo) > 7% là bệnh lý.
– Nội soi tiêu hóa trên:
+ Nội soi thực quản và dạ dày để phát hiện các bất thường.
2.1.3. Phác đồ điều trị:
2.1.3.1. Nguyên tắc điều trị:
– Các giải pháp để tăng trương lực của cơ vòng dưới thực quản.
– Giảm bớt áp lực trong dạ dày.
– Giảm bớt áp lực trong ổ bụng.
– Phòng ngừa hậu quả của trào ngược dạ dày thực quản là viêm và loét thực quản.
2.1.3.2. Phác đồ điều trị:
* Điều trị bằng thuốc kháng bài tiết:
– Sử dụng các thuốc ức chế bài tiết acid dạ dày, trong đó các thuốc ức chế bơm proton được ưu tiên sử dụng trong các bệnh liên quan đến dạ dày, thời gian sử dụng thuốc từ 8 đến 12 tuần.
– Liều dùng và đối tượng sử dụng các thuốc kháng acid (Theo Hướng dẫn chuẩn đoán và điều trị một số bệnh thường gặp ở trẻ em – Bộ y tế ban hành theo quyết định số 3312/QĐ-BYT ngày 07/08/2015: https://kcb.vn/vanban/huong-dan-chan-doan-va-dieu-tri-mot-so-benh-thuong-gap-o-tre-em
+ Cimetidine: Trên 16 tuổi: Dùng 30 – 40 mg; chia 3 – 4 lần.
+ Ranitidine: Trẻ từ 1 tháng – 16 tuổi: 5 – 10 mg; chia 2 – 3 lần.
+ Omeprazole: Trẻ từ 2 – 17 tuổi: 0,7 – 3,3 mg/kg/ngày.
+ Lansoprazole: Trẻ từ 1 – 17 tuổi: 0,7 – 3 mg/kg/ngày.
+ Esomeprazole: Trẻ từ 1 – 17 tuổi: 0,7 – 3,3 mg/kg/ngày.
* Sử dụng thuốc tăng trương lực cơ vòng dưới thực quản:
– Không được dùng các thuốc làm giảm trương lực cơ vòng dưới thực quản như diazepam, theophyllin,…
* Làm giảm áp lực ổ bụng:
– Táo bón, chướng bụng đầy hơi là những yếu tố tăng áp lực bụng, cần phải hạn chế.
* Phẫu thuật: Chỉ tiến hành chỉ định phẫu thuật khi điều trị nội khoa thất bại và có những biến chứng nặng, nguy hiểm.
* Thay đổi lối sống phù hợp:
– Hạn chế ăn sữa mẹ, chế độ ăn ít sữa và trứng đặc biệt vào buổi sáng.
– Một ngày nên ăn làm nhiều bữa, mỗi bữa ăn lượng ít thức ăn, hạn chế ăn chất lỏng, nên ăn đồ đặc và khô.
– Nhai kỹ, chậm, hạn chế tình trạng nuốt hơi vào trong dạ dày.
– Tránh hít phải thuốc lá thụ động và chủ động, tránh cafein, rượu, chế độ ăn cay.
– Nên nằm ngửa hoặc tư thế nửa ngồi nửa nằm để hạn chế tình trạng trào ngược.
2.2. Xuất huyết dạ dày:
2.2.1. Xuất huyết dạ dày là gì?
– Xuất huyết dạ dày (chảy máu dạ dày) là tình trạng máu chảy trong lòng dạ dày, biểu hiện bằng triệu chứng nôn, đi ngoài ra máu và thiếu máu. Xuất huyết dạ dày là biến chứng nguy hiểm do các bệnh liên quan đến dạ dày gây ra.
– Tỷ lệ xuất huyết dạ dày ở trẻ em thường ít gặp, chủ yếu là biến chứng của các bệnh liên quan đến dạ dày do vi khuẩn, virus xâm nhập gây ra.
Xuất huyết dạ dày
2.2.2. Nguyên nhân gây bệnh
– Hiểu được nguyên nhân gây xuất huyết dạ dày, có thể biết được biện pháp phòng tránh và phương hướng xử trí để tránh trường hợp chảy máu ồ ạt.
– Nguyên nhân gây xuất huyết dạ dày:
+ Viêm loét – dạ dày tiên phát hoặc thứ phát.
+ Do dùng thuốc corticoid, NSAIDs.
+ Do rối loạn đông máu.
2.2.3. Chẩn đoán xuất huyết dạ dày:
* Các triệu chứng lâm sàng điển hình gồm: Nôn ra máu, đi ngoài ra máu hoặc biểu hiện riêng từng triệu chứng tùy theo nguyên nhân khác nhau.
– Nôn ra máu: Khi máu trong lòng ống tiêu hóa tống ra ngoài theo đường miệng gọi là nôn ra máu. Trong trường hợp máu được tống ra ngay sau khi chảy máu, sẽ nôn ra máu tươi. Nôn ra máu đen là do sau khi chảy ra khỏi mạch máu, máu được đọng lại trong lòng ống tiêu hóa một thời gian, máu này tiếp xúc với dịch tiêu hóa và vi khuẩn tạo thành màu đen.
– Đi ngoài ra máu: Máu trong lòng dạ dày được đưa ra ngoài theo đường tiêu hóa dưới. Có thể đi ngoài ra máu tươi hoặc màu đen tùy theo thời gian máu lưu lại trong đường tiêu hóa.
– Ngoài hai triệu chứng điển hình trên, có thể kèm theo các triệu chứng của mất máu: Mệt mỏi, ngất, choáng váng, hạ huyết áp,…
* Các xét nghiệm cận lâm sàng:
– Xét nghiệm máu, đếm tiểu cầu, dung tích hồng cầu.
– Nội soi dạ dày tìm vị trí và nguyên nhân xuất huyết.
* Chẩn đoán xác định:
– Triệu chứng đau bụng.
– Nôn ra máu, hoặc sonde dạ dày ra máu.
– Đi ngoài phân đen.
– Viêm loét dạ dày.
– Tiền sử đau bụng vùng thượng vị lúc đói, uống thuốc kháng viêm, corticoid, aspirine.
* Chẩn đoán nguyên nhân:
– Nội soi dạ dày: Tiến hành nội soi dạ dày để tìm nguyên nhân và chẩn đoán xác định.
– Siêu âm bụng.
2.2.4. Phác đồ điều trị xuất huyết dạ dày:
2.2.4.1. Nguyên tắc điều trị:
– Duy trì thể tích tuần hoàn và chống sốc cho bệnh nhân.
– Nội soi dạ dày để cầm máu và chẩn đoán nguyên nhân gây bệnh.
– Điều trị nguyên nhân gây biến chứng xuất huyết dạ dày.
– Điều trị dự phòng, phối hợp các biện pháp chăm sóc tại nhà.
2.2.4.2. Phác đồ điều trị:
* Trong trường hợp bệnh nhân bị sốc, mất máu nặng:
– Cho bệnh nhân thở oxy.
– Tiến ành truyền hai đường tĩnh mạch.
– Lấy máu, kiểm tra chỉ số HCT (hematocrit: tỷ lệ thể tích hồng cầu trong thể tích máu toàn phần – dung tích hồng cầu).
– Truyền dung dịch Natri clorid 0,9% hoặc dung dịch Ringer lactat để ổn định huyết áp cho bệnh nhân.
– Trong trường hợp HCT (hematocrit) < 30%, bệnh nhân bị xuất huyết nặng, cần tiến hành chỉ định truyền máu.
– Rửa dạ dày để cầm máu cho bệnh nhân.
* Trong trường hợp xuất huyết dạ dày nghi do viêm loét dạ dày tá tràng:
– Sử dụng các thuốc ức chế bơm proton : Thường sử dụng Omeprazol, hoặc thay thế bằng Ranitidin.
* Phương pháp nội soi cầm máu:
– Trong trường hợp điều trị nội khoa không hiệu quả, tiếp tục xuất huyết ồ ạt, huyết động học không ổn định; bác sĩ có thể chỉ định nội soi dạ dày để cầm máu cho bệnh nhân.
* Điều trị ngoại khoa:
– Khi thất bại trong việc cầm máu bằng phương pháp nội soi, bác sĩ có thể chỉ định phẫu thuật để cầm máu cho bệnh nhân.
>>> Xem thêm Bị Hp Dạ Dày Là Tình Trạng Như Thế Nào
2.2.4.3. Điều trị nguyên nhân gây xuất huyết dạ dày:
– Khi đã cầm máu thành công cho bệnh nhân, tiến hành điều trị nguyên nhân gây bệnh để phòng ngừa tái phát:
+ Nguyên nhân do loét dạ dày (H.pylori dương tính): Sử dụng kháng sinh để diệt Helicobacter pylori. Có thể sử dụng kháng sinh đồ để lựa chọn kháng sinh tối ưu.
+ Nguyên nhân do thuốc: NSAIDs, corticoid: Thay thế bằng thuốc khác ít độc hơn, đồng thời sử dụng thêm các thuốc bảo vệ niêm mạc dạ dày để hạn chế tình trạng loét.
2.2.4.4. Điều trị dự phòng xuất huyết dạ dày:
– Lối sống khoa học, chế độ ăn hợp lý, hạn chế sử dụng các đồ ăn cay nóng, rượu bia, thuốc lá, chất kích thích.
– Bổ sung đầy đủ nước cần cho cơ thể.
– Hạn chế căng thẳng, stress. Giữ tinh thần luôn thoải mái.
– Tăng cường vận động, tập luyện thể dục, thể thao, tăng cường sức đề kháng.
- Để hiểu sâu hơn về phác đồ điều trị xuất huyết dạ dày có thể tham khảo thêm bài viết: Phác đồ điều trị xuất huyết dạ dày: https://scurmafizzy.com/phac-do-dieu-tri-xuat-huyet-da-day/
2.3. Các bệnh liên quan đến dạ dày: Loét dạ dày – tá tràng ở trẻ em:
2.3.1. Loét dạ dày – tá tràng là gì?
– Loét dạ dày – tá tràng là một trong các bệnh liên quan đến dạ dày thường gặp và để lại biến chứng nguy hiểm. Các ổ loét ở niêm mạc dạ dày – tá tràng, có thể xâm lấn sâu hơn qua lớp dưới niêm mạc.
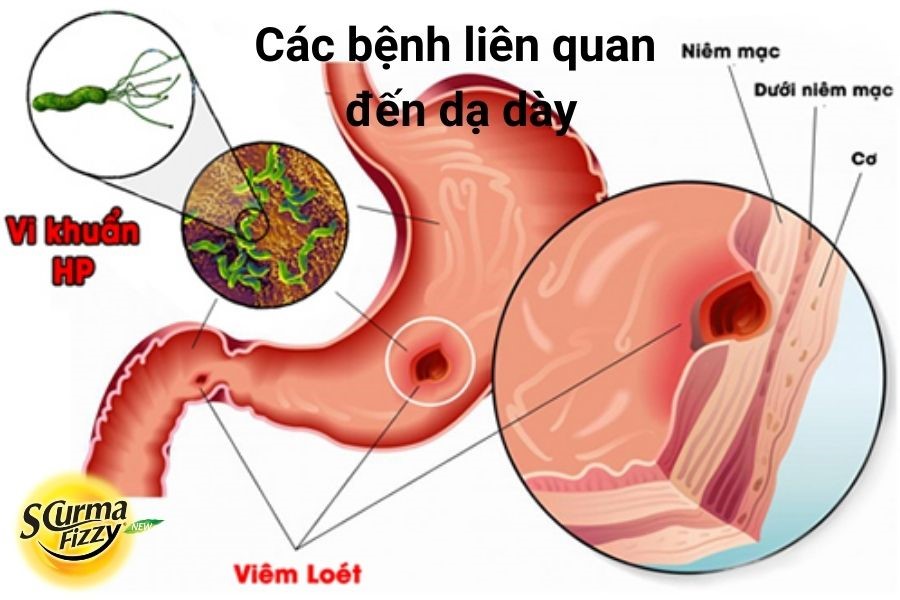
Loét dạ dày tá tràng do trực khuẩn H. pylori
– Phân loại:
+ Loét tiên phát: Gây nên bởi tình trạng tăng tiết acid dịch vị dạ dày.
+ Loét thứ phát: Gây nên bởi các bệnh lý bên ngoài dạ dày tá tràng (uống phải các chất gây ăn mòn, viêm dạ dày tự miễn, viêm dạ dày tăng bạch cầu acid…). Hoặc do thuốc (NSAIDs, steroid, thuốc chữa ung thư) hoặc do stress.
– Nguyên nhân:
+ Quá trình hình thành ổ loét là do sự mất cân bằng giữa yếu tố tấn công (acid, pepsin, H. pylori) với các yếu tố có vai trò bảo vệ niêm mạc dạ dày.
+ Nguyên nhân chủ yếu do nhiễm H. pylori.
+ Do sử dụng các thuốc NSAIDs, corticoid: ức chế tổng hợp prostaglandin. Prostaglandin có vai trò quan trọng trong kích thích sinh chất nhầy và bicarbonat; do đó làm giảm yếu tố bảo vệ niêm mạc dạ dày.
– Chế độ ăn uống, nhiều đồ ăn cay nóng, hít phải khói thuốc lá thụ động,….
2.3.2. Triệu chứng lâm sàng:
– Đau bụng vùng thượng vị, tuy nhiên triệu chứng không điển hình như người lớn. Đau liên quan đến bữa ăn (loét dạ dày đau tăng ngay sau bữa ăn).
– Tình trạng nôn tái diễn.
– Các dấu hiệu của xuất huyết dạ dày: nôn ra máu, đi ngoài ra máu.
– Thiếu máu.
2.3.3. Triệu chứng cận lâm sàng:
– Nội soi dạ dày: Xác định vị trí vết loét, đánh giá kích thước và các tổn thương kèm theo.
– Chụp X-quang dạ dày.
– Xét nghiệm tìm H. pylori:
+ Xét nghiệm xâm lấn: Test urease nhanh, xét nghiệm mô học, nuôi cấy vi khuẩn, PCR mẫu sinh thiết.
+ Xét nghiệm không xâm lấn: Định lượng kháng nguyên trong phân, test thở urea, miễn dịch huyết thanh.
2.3.4. Chẩn đoán phân biệt loét dạ dày tiên phát và loét thứ phát:
– Loét dạ dày tiên phát:
+ Tuổi: Trẻ lớn.
+ Dấu hiệu: Có đau bụng, đau bụng kéo dài, xuất huyết tiêu hóa tái diễn.
+ Nội soi: Tổn thương 1 – 2 ổ loét.
+ Helicobacter: Dương tính rất cao.
+ Không có tiền sử dùng thuốc và bệnh nặng kèm theo.
– Loét thứ phát:
+ Tuổi: Mọi lứa tuổi, hay ở trẻ nhỏ.
+ Dấu hiệu: Đau bụng không rõ rệt, xuất huyết tiêu hóa cấp.
+ Nội soi: Loét trợt nhiều ổ.
+ Helicobacter: Âm tính.
+ Có tiền sử dùng thuốc và bệnh nặng kèm theo.
2.3.5. Phác đồ điều trị:
2.3.5.1. Nguyên tắc điều trị các bệnh liên quan đến dạ dày do H. pylori:
– Điều trị nội khoa trước một cách tích cực, đầy đủ đúng cách, kiên trì. Nếu không có kết quả mới chỉ định phẫu thuật.
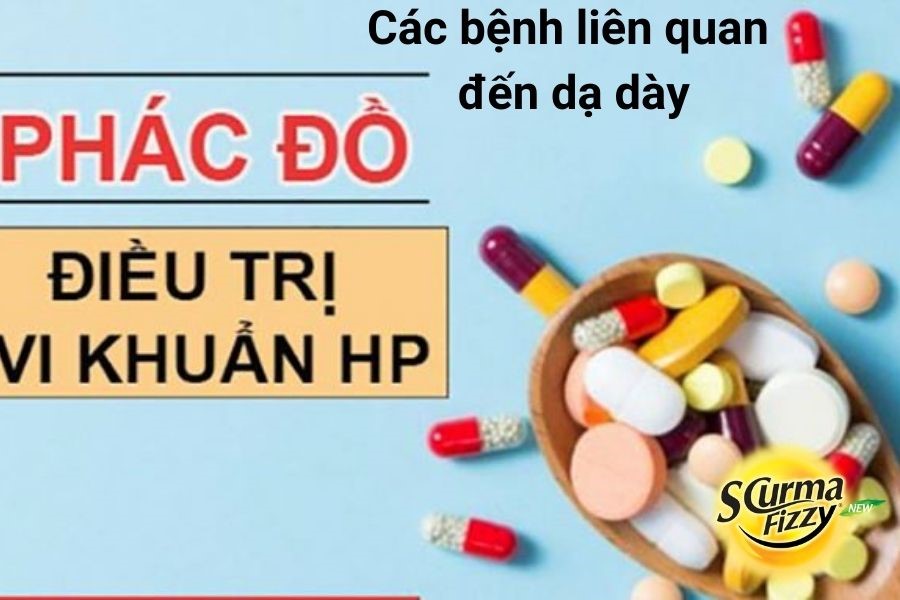
Phác đồ điều trị H. pylori
2.3.5.2. Phác đồ điều trị:
* Loét cấp tính thứ phát:
– Điều trị bệnh chính đi kèm: nhiễm khuẩn, sốc,…
– Đặt sonde dạ dày, hút dịch.
– Sử dụng các thuốc ức chế bơm proton 1 – 2 mg/kg/ngày, bơm máy, truyền tĩnh mạch.
– Trong trường hợp có xuất huyết tiêu hóa nặng, gây mất máu, cần tiến hành cầm máu nội soi.
– Truyền máu nếu có chỉ định.
* Loét tiên phát:
– Sử dụng các thuốc ức chế bơm proton 1 – 2 mg/kg/ngày, thường dùng đường uống.
– Phác đồ kháng sinh diệt H. pylori.
– Trong trường hợp có xuất huyết tiêu hóa nặng, gây mất máu, cần tiến hành cầm máu nội soi.
– Truyền máu nếu có chỉ định.
* Điều trị duy trì:
– Với loét tiên phát, do Helicobacter pylori, sau khi sử dụng phác đồ điều trị diệt Helicobacter pylori, bệnh nhân cần điều trị duy trì bằng Ranitidine 5 – 7 mg/kg/ngày.
– Thời gian điều trị 6 tháng.
* Điều trị hỗ trợ:
– Điều chỉnh lối sống và chế độ ăn uống, hạn chế ăn đồ cay nóng, không uống các đồ uống có cồn, các chất kích thích.
– Trong trường hợp thiếu máu, nên bổ sung thêm sắt và acid folic; có thể bổ sung thông qua chế độ ăn, sử dụng các thực phẩm giàu sắt và acid folic.
* Điều trị ngoại khoa:
– Chỉ định khi:
+ Điều trị nội khoa thất bại, xuất huyết tiêu hóa không cầm được: truyền ≥ 70ml máu/kg.
+ Biến chứng: hẹp hoặc thủng ống dẫn ở tiêu hóa.
+ Các bệnh lý, biến chứng cần can thiệp điều trị ngoại khoa: Các khối u,…
>>> Xem thêm Viêm Loét Dạ Dày Nên An Gì Để Nhanh Hết Bệnh
Kết luận:
Các bệnh liên quan đến dạ dày ở trẻ em thường gặp, nhưng nếu không được theo dõi và phát hiện các triệu chứng bệnh để điều trị kịp thời, có thể gây nguy hiểm. Trong trường hợp gặp các dấu hiệu nghi ngờ, hãy liên hệ ngay với HOTLINE 18006091 để được đội ngũ bác sĩ, dược sỹ của Scurma Fizzy giải đáp những thắc mắc và tư vấn phác đồ điều trị các bệnh liên quan đến dạ dày hiệu quả.


