Trào Ngược Dạ Dày Là Gì, Có Phải Bệnh Lý Đáng Lo Ngại Không
Bệnh liên quan đến dạ dày là một trong những căn bệnh phổ biến nhất trên thế giới. Một trong những căn bệnh về dạ dày mà nhiều người quan tâm là trào ngược dạ dày. Vậy trào ngược dạ dày là gì? Có nguy hiểm không? Hãy cùng Scurma Fizzy tìm hiểu rõ hơn về căn bệnh này thông qua bài viết dưới đây.
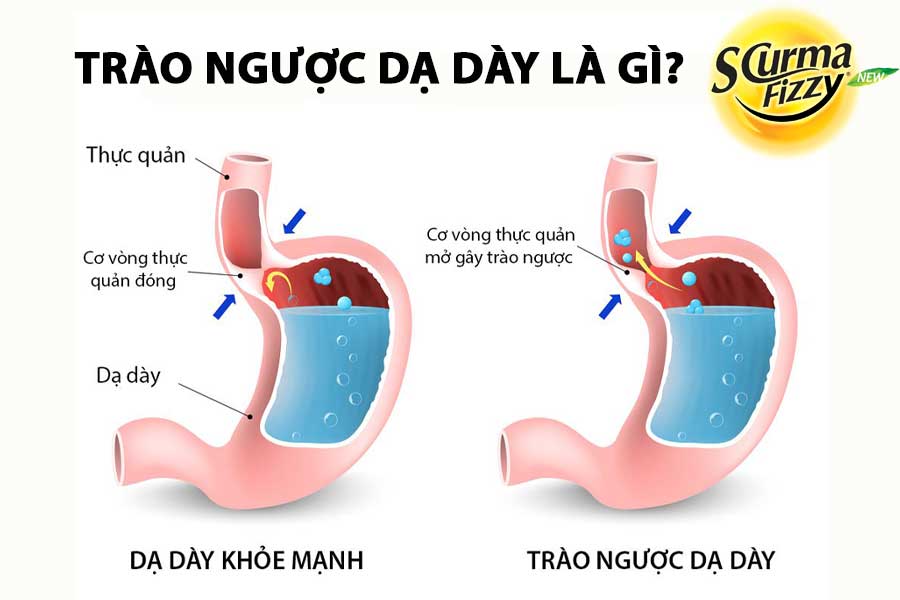
1. Trào ngược dạ dày là gì?
Bệnh trào ngược dạ dày hay tên đầy đủ là trào ngược dạ dày thực quản (GERD) là một rối loạn tiêu hóa rất phổ biến trên toàn thế giới với tỷ lệ hiện mắc ước tính là 18,1–27,8% ở Bắc Mỹ. Khoảng một nửa số người lớn sẽ báo cáo các triệu chứng trào ngược.
Theo định nghĩa của Montreal, GERD là một tình trạng có các triệu chứng và biến chứng do trào ngược chất trong dạ dày vào thực quản. Bệnh trào ngược dạ dày thực quản (GERD) là một chứng rối loạn nhu động đường tiêu hóa do trào ngược các chất trong dạ dày lên thực quản hoặc khoang miệng. Chẩn đoán GERD thường dựa trên các triệu chứng cổ điển và phản ứng với ức chế axit sau một thử nghiệm thực nghiệm.
GERD là một mối quan tâm về sức khỏe quan trọng vì nó có liên quan đến việc giảm chất lượng cuộc sống và tỷ lệ mắc bệnh kèm theo. Điều trị thành công các triệu chứng GERD giúp cải thiện đáng kể chất lượng cuộc sống, bao gồm giảm đau đớn về thể chất, tăng cường sức sống, chức năng thể chất và xã hội cũng như hạnh phúc, thoải mái về tinh thần. Mặc dù các loại thuốc điều trị GERD không quá đắt tiền, nhưng chi phí điều trị cho bệnh nhân GERD được cho là đắt gấp 2 lần so với những người tương đương không mắc bệnh GERD. Chênh lệch chi phí này có thể do tỷ lệ mắc bệnh khác cao hơn ở bệnh nhân GERD và chi phí quản lý các biến chứng của GERD được điều trị không thích hợp cao hơn.
2. Nguyên nhân dẫn đến bệnh trào ngược dạ dày là gì?
Các yếu tố nguy cơ của trào ngược dạ dày bao gồm tuổi già, chỉ số khối cơ thể (BMI) quá mức, hút thuốc, lo lắng / trầm cảm và hạn chế hoạt động thể chất tại nơi làm việc. Thói quen ăn uống cũng có thể góp phần vào GERD, bao gồm cả tính axit của thức ăn, cũng như thời gian và khối lượng thức ăn của bữa ăn. Thường xuyên sử dụng các chất kích thích như cafe, rượu, bia hay thường xuyên ăn quá no, uống nhiều đồ uống có ga không chỉ làm tăng nguy cơ trào ngược dạ dày mà còn dễ mắc các bệnh về dạ dày khác.
Trào ngược dạ dày chủ yếu là do rối loạn của cơ vòng thực quản dưới nhưng có một số yếu tố có thể góp phần vào sự phát triển của nó. Các yếu tố ảnh hưởng đến GERD là cả sinh lý và bệnh lý.
Nguyên nhân phổ biến nhất là do giãn cơ thắt thực quản dưới kéo dài (TLESRs). TLESR thường xảy ra trong thời gian ngắn do sự ức chế trương lực cơ vòng thực quản dưới, không phụ thuộc vào việc nuốt thức ăn. Mặc dù đây là yếu tố sinh lý, nhưng tần suất xuất hiện vào thời điểm sau ăn ngày càng tăng và chúng góp phần rất lớn vào việc trào ngược axit ở bệnh nhân GERD. Thông thường cơ thắt thực quản như một cánh cửa, mở ra để đưa thức ăn xuống dạ dày, sau đó đóng chặt ngăn thức ăn từ dạ dày quay trở lại. Khi cánh cửa này gặp vấn đề hay chính là tình trạng suy yếu cơ thắt, thức ăn cùng với dịch vị dạ dày từ dưới trào ngược lên.
Trào ngược dạ dày có thể còn do tác dụng không mong muốn từ các thuốc đang dùng như thuốc huyết áp, các thuốc như Cholecystokinine, glucagon, aspirin…
Một số yếu tố khác cũng dẫn đến trào ngược dạ dày như giảm áp lực cơ thắt thực quản dưới (LES), thoát vị đĩa đệm, suy giảm thanh thải thực quản và chậm làm rỗng dạ dày.
Từ các nguyên nhân dẫn đến trào ngược dạ dày, chắc hẳn bạn đang thắc mắc những triệu chứng của bệnh trào ngược dạ dày là gì? Làm sao để nhận ra bản thân đang mắc bệnh này? Hãy cùng tham khảo phần tiếp theo của bài viết để biết triệu chứng của trào ngược dạ dày là gì nhé.
3. Triệu chứng của trào ngược dạ dày là gì?
3.1. Ợ chua, ợ nóng là triệu chứng thường gặp ở trào ngược dạ dày
Triệu chứng cổ điển và phổ biến nhất của GERD là chứng ợ nóng, ợ chua. Đó là cảm giác nóng ở ngực, tỏa ra miệng, do axit trào ngược lên thực quản. Tuy nhiên, các trường hợp trào ngược có triệu chứng chỉ chiếm một tỉ lệ rất nhỏ. Ợ chua cũng thường liên quan đến vị chua ở phía sau miệng có hoặc không có trào ngược trào ngược.
3.2. Đau tức ngực và vùng thượng vị
Đáng chú ý, GERD là nguyên nhân phổ biến của đau tức ngực không do vấn đề tim mạch. Điều quan trọng là phải phân biệt giữa nguyên nhân cơ bản của cơn đau ngực vì những tác động nghiêm trọng tiềm ẩn của cơn đau ngực do tim và các thuật toán chẩn đoán và điều trị khác nhau dựa trên căn nguyên. Tiền sử lâm sàng có thể chỉ ra các triệu chứng GERD ở những bệnh nhân bị đau ngực không do tim. Từ đó chứng minh rằng GERD là căn nguyên tiềm ẩn cho việc đau tức ngực.
>>>> Tìm hiểu thêm: Thế Nào Là Đau Thượng Vị, Chẩn Đoán Cách Nào Và Chữa Trị Ra Sao
3.2. Khàn giọng, ho, khó thở
Mặc dù các triệu chứng cổ điển của GERD có thể dễ dàng nhận ra, các biểu hiện ngoài thực quản của GERD cũng rất phổ biến nhưng không phải lúc nào cũng được nhận ra. Các triệu chứng ngoài thực quản nhiều khả năng do trào ngược vào thanh quản, dẫn đến hắng giọng và khàn giọng. Một số trường hợp có thể xuất hiện đờm ở cổ họng.
Không hiếm bệnh nhân bị GERD phàn nàn về cảm giác đầy bụng hoặc có khối u ở phía sau cổ họng, được gọi là cảm giác globus. Nguyên nhân của globus vẫn chưa được hiểu rõ nhưng người ta cho rằng việc tiếp xúc của hầu họng với axit dẫn đến tăng trương lực của cơ thắt thực quản trên (UES).
Hơn nữa, trào ngược axit có thể gây ra co thắt phế quản, có thể làm trầm trọng thêm bệnh hen suyễn, do đó dẫn đến ho, khó thở và thở khò khè.
>>>> Tìm hiểu thêm: Do Đâu Mà Trào Ngược Dạ Dày Có Thể Gây Ho Và Khó Thở
3.3. Buồn nôn, nôn mãn tính
Đôi khi, người mắc bệnh trào ngược dạ dày lại không có cảm giác ợ hơi, ợ nóng. Thay vào đó, một số bệnh nhân GERD cũng có thể bị buồn nôn và nôn mãn tính. Triệu chứng này có thể xuất hiện vào sáng sớm hoặc sau khi ăn.
Việc sàng lọc bệnh nhân để tìm các triệu chứng báo động liên quan đến GERD vô cùng quan trọng. Có thể một bệnh lý ác tính tiềm ẩn có thể xảy ra đang được gợi ý thông qua báo động tới từ các triệu chứng. Nội soi không bắt buộc khi có các triệu chứng GERD điển hình. Tuy nhiên, khi có các triệu chứng báo động, nội soi được khuyến khích để sàng lọc những bệnh nhân có nguy cơ cao bị biến chứng (tức là bệnh Barrett thực quản, bao gồm những người có triệu chứng mãn tính, tuổi > 50, chủng tộc da trắng và béo phì trung tâm). Các triệu chứng báo động bao gồm chứng khó nuốt, nuốt đau, có thể biểu hiện sự hiện diện của các biến chứng như hẹp, loét và / hoặc bệnh ác tính. Các dấu hiệu và triệu chứng báo động khác bao gồm thiếu máu, chảy máu và sụt cân.
Các triệu chứng GERD khác biệt với chứng khó tiêu, rối loạn tiêu hóa. Rối loạn tiêu hóa là sự khó chịu vùng thượng vị, không ợ chua hoặc trào ngược axit, kéo dài hơn một tháng. Nó có thể kết hợp với đầy hơi / đầy bụng ở thượng vị, ợ hơi, buồn nôn và nôn. Rối loạn tiêu hóa là một vấn đề có thể được quản lý khác với GERD và có thể thúc đẩy đánh giá nội soi, cũng như xét nghiệm H. pylori.
4. Các cấp độ trào ngược dạ dày là gì?
Trả lời cho câu hỏi cấp độ trào ngược dạ dày là gì? Có 5 cấp độ trào ngược dạ dày sẽ được đề cập chi tiết dưới đây.
4.1. Trào ngược dạ dày cấp độ 0: Dễ nhầm lẫn
Acid trào ngược còn khá ít, thực quản chưa bị ảnh hưởng nhiều, không bị trợt loét. Có thể xuất hiện ợ nóng, ợ hơi nhưng lại dễ nhầm lẫn với sinh lý bình thường của cơ thể.
4.2. Trào ngược dạ dày cấp độ A: Khởi phát
Giai đoạn khởi phát, niêm mạc có tổn thương nhưng nhẹ. 90% người bệnh sẽ báo cáo tình trạng bệnh trong giai đoạn này. Với biểu hiện ợ chua, nóng rát sau xương ức, nuốt thức ăn và uống nước bình thường.
Bệnh sẽ cải thiện tích cực nếu được điều trị ngay từ giai đoạn này.
4.3. Trào ngược dạ dày cấp độ B: Đã xuất hiện viêm nhiễm
Có các vết trợt niêm mạc dài 5mm rải rác hoặc tập trung trong niêm mạc dạ dày. Biểu hiện đau khi nuốt, nghẹn khi ăn. Người bệnh còn đau âm ỉ vùng bụng thượng vị, đau cả khi đói và no, thường xuyên rát cổ. Ở giai đoạn này, khi điều trị khỏi cũng để lại sẹo, hẹp thực quản.
4.4. Trào ngược dạ dày cấp độ C: Gây Barrett thực quản
Vết trợt tập trung thành vết loét to hơn. Biểu hiện của Barrett thực quản là ợ nóng, khi nuốt khó khăn, nóng rát vùng bụng, nôn ra máu, đi ngoài phân đen… Thường gặp ở người lớn tuổi, tỷ lệ mắc ở nữ giới thấp hơn ở nam giới.
4.5. Trào ngược dạ dày cấp độ D: Nguy hiểm nhất
Barrett thực quản đã tập trung lại thành vết sẹo và vết loét lớn, gây tổn thương rộng. Ngoài những biểu hiện cấp độ C, bệnh nhân thường xuyên mệt mỏi, uể oải. Khả năng dẫn đến ung thư rất cao, cần làm xét nghiệm mô tế bào.
5. Biến chứng nếu không điều trị bệnh trào ngược dạ dày là gì?
Một số biến chứng tồi tệ có thể xuất hiện nếu như GERD không được điều trị, bao gồm viêm thực quản và Barrett thực quản. Viêm thực quản có thể rất khác nhau về mức độ nghiêm trọng, trong đó những trường hợp nặng dẫn đến ăn mòn rộng, loét và chít hẹp thực quản.
Viêm thực quản cũng có thể dẫn đến xuất huyết tiêu hóa (GI). Chảy máu đường tiêu hóa có thể có các biểu hiện như thiếu máu, nôn mửa, nôn mửa do cà phê, melena và đặc biệt là xuất huyết trực tràng (hematochezia). Viêm thực quản mãn tính do tiếp xúc với axit liên tục cũng có thể dẫn đến sẹo và tăng nguy cơ hẹp đường tiêu hóa, thường xuất hiện với triệu chứng chính là chứng khó nuốt.
Bệnh nhân bị trào ngược axit dai dẳng có thể có nguy cơ bị Barrett thực quản, lâu dần dẫn đến ung thư biểu mô tuyến thực quản. Trong bệnh Barrett thực quản, biểu mô tế bào vảy bình thường của thực quản được thay thế bằng biểu mô trụ bằng tế bào hình cốc, như một phản ứng khi tiếp xúc với axit. Có thể những thay đổi của Barrett thực quản sẽ kéo dài ra gần chỗ nối dạ dày thực quản (GEJ) và có khả năng chuyển biến xấu thành ung thư biểu mô tuyến thực quản, do đó việc phát hiện sớm rất quan trọng trong việc phòng ngừa và quản lý sự biến đổi ác tính.
6. Phương pháp điều trị và phòng ngừa bệnh trào ngược dạ dày là gì?
6.1 Phương pháp chẩn đoán và cách điều trị bệnh trào ngược dạ dày là gì?
GERD thường được chẩn đoán lâm sàng với các triệu chứng cổ điển và việc đáp ứng với ức chế axit. Ợ chua có hoặc không kèm theo trào ngược thường đủ để nghi ngờ GERD, đặc biệt khi các triệu chứng này tồi tệ hơn sau ăn hoặc khi nằm nghiêng. Chẩn đoán bắt đầu điều trị bằng thuốc chẹn thụ thể histamine loại 2 (H2) hoặc thuốc ức chế bơm proton (PPI) và chấm dứt các triệu chứng bệnh sau đó. Ở những bệnh nhân đáp ứng với điều trị theo kinh nghiệm, trong trường hợp không có triệu chứng báo động, thì không cần phải điều trị thêm.
Ở một số trường hợp bệnh nhân, mặc dù đã được điều trị bằng PPIs liều cao nhưng các triệu chứng trào ngược sẽ vẫn tồn tại. Các xét nghiệm bổ sung có thể được đảm bảo để đánh giá các nguyên nhân khác gây ra các triệu chứng của chúng và để sàng lọc các biến chứng có thể xảy ra của GERD. Điều quan trọng cần lưu ý là mức độ nghiêm trọng của các triệu chứng trào ngược không nhất thiết tương quan với mức độ tổn thương niêm mạc.
Xét nghiệm chẩn đoán được sử dụng nhiều nhất để đánh giá GERD – trào ngược dạ dày là gì? Đó là nội soi đường tiêu hóa trên, hoặc nội soi thực quản (EGD). Hình ảnh trực tiếp của niêm mạc thực quản là lợi ích chính của nội soi. Điều này giúp cho các biến chứng của GERD được hỗ trợ chẩn đoán như hẹp thực quản, viêm thực quản và Barrett thực quản.
Theo dõi pH lưu động được coi là cách đánh giá hàng đầu trong chẩn đoán trào ngược axit. Các hiện tượng trào ngược axit và mối tương quan với các triệu chứng được cho phép phát hiện khách quan thông qua theo dõi pH lưu động. Điều này đối với những bệnh nhân có triệu chứng với kết quả nội soi bình thường là đặc biệt hữu ích. Thử nghiệm pH lưu động có thể được hoàn thành với độ tái lập tốt (84–93%), độ nhạy (96%) và độ đặc hiệu (96%). Đầu dò pH (ống thông hoặc viên nang không dây) được đặt trong 24 đến 48 giờ vào thực quản để thử nghiệm được hoàn thành. Phần trăm thời gian có pH thực quản dưới 4 là thông số chính được sử dụng trong chẩn đoán GERD. Nó có lợi ích là phát hiện những thay đổi năng động về độ pH trong khi đứng thẳng và nằm nghiêng. Hơn nữa, đầu dò pH ghi lại số lần xảy ra trào ngược, mức độ gần của trào ngược, cũng như thời gian xảy ra hiện tượng trào ngược. Tương quan triệu chứng cũng được ghi nhận giữa trào ngược và các triệu chứng. Thử nghiệm này có thể được thực hiện cùng hoặc ngoài liệu pháp PPI.
Hiệu quả chẩn đoán của xét nghiệm pH thực quản lưu động có thể được cải thiện với việc bổ sung xét nghiệm trở kháng ở những bệnh nhân nghi ngờ mắc GERD. Thử nghiệm này bao gồm cùng một quy trình đặt đầu dò vào thực quản nhưng đo các đặc tính điện của chất chứa trong thực quản. Ví dụ, trào ngược chất lỏng có trở kháng thấp và độ dẫn cao trong khi trào ngược dạng khí, thấy trong ợ hơi, có trở kháng cao với độ dẫn thấp. Một số bệnh nhân cảm nhận được các triệu chứng trào ngược trong thời gian tiếp xúc với axit thực quản quá mức và bình thường và việc theo dõi kết hợp cho phép phát hiện các hiện tượng trào ngược không bình thường mà sẽ không được chú ý nếu chỉ theo dõi pH.
Mặc dù có một số ưu điểm trong việc đánh giá bệnh nhân mắc chứng khó nuốt, nhưng hình ảnh chụp thực quản bari là một xét nghiệm tầm đánh giá kém đối với GERD. Nó có độ nhạy rất kém (26%) và độ đặc hiệu (50%) đối với viêm thực quản nhẹ so với nội soi. Trào ngược bari thường không tương quan tốt với trào ngược axit ở những bệnh nhân có triệu chứng, và có tới 20% trường hợp là dương tính ở những người bình thường. Có thể cải thiện độ nhạy bằng cách sử dụng các động tác chống trào ngược như ho, valsalva và lăn từ tư thế nằm ngửa sang tư thế bên phải. Thử nghiệm bari bằng phương pháp nội soi có hiệu quả tốt hơn trong việc phát hiện viêm thực quản nặng, hẹp đường tiêu hóa và thoát vị gián đoạn. Tuy nhiên, ngay cả đối với chỉ định này, nó vẫn có độ nhạy và độ đặc hiệu tương đối kém để phát hiện trào ngược axit so với thử nghiệm pH lưu động. Do đó, do tiện ích kém, nó không được khuyến cáo để chẩn đoán thường quy GERD.
Điều trị bằng thuốc cho trào ngược dạ dày có mục đích giảm triệu chứng và giảm thiểu mức độ tổn thương niêm mạc do axit. Dường như không có mối quan hệ rõ ràng giữa mức độ nghiêm trọng của GERD và mức axit dạ dày cao, ngoại trừ ở hội chứng Zollinger-Ellison.
Vậy thuốc điều trị trào ngược dạ dày là gì? Nhiều bệnh nhân bị chứng ợ nóng đã thử dùng thuốc kháng axit không kê đơn trước khi tìm kiếm sự chăm sóc y tế. Các loại thuốc ức chế axit chính bao gồm thuốc chẹn H2 và thuốc ức chế bơm proton. Thuốc chẹn H2 làm giảm tiết axit dạ dày bằng cách ức chế sự kích thích histamine của tế bào thành. Thuốc ức chế bơm proton có tác dụng làm giảm lượng axit tiết ra từ tế bào thành vào lòng dạ dày. Thuốc chẹn H2 đã được chứng minh là có một số lợi ích về triệu chứng so với giả dược, nhưng ở những người không có chống chỉ định, PPI là liệu pháp hiệu quả nhất.
Thuốc ức chế bơm proton là nhóm thuốc kháng axit có tác dụng mạnh nhất hiện nay, chỉ định đầu tay trong điều trị các bệnh dạ dày. Thuốc được dùng một hoặc hai lần mỗi ngày và phát huy hiệu quả tốt nhất nếu uống trước bữa ăn từ nửa tiếng đến một tiếng. Nhiều bệnh nhân sẽ tái phát các triệu chứng sau khi ngừng PPI, do đó thường phải điều trị suốt đời. Gần đây, mối quan tâm gia tăng về PPI góp phần vào sự phát triển của gãy xương, thiếu hụt chất điện giải, nhiễm trùng (ví dụ, Clostridium difficile, viêm phổi) và suy thận. Với nguy cơ lý thuyết về tác dụng phụ của liệu pháp PPI, nên sử dụng liều thấp nhất cần thiết để duy trì và nên thử các thử nghiệm cai sữa định kỳ.
Ở những bệnh nhân GERD không dùng đến liều PPI hai lần mỗi ngày, có một số bằng chứng cho thấy việc bổ sung thuốc chẹn H2 vào ban đêm có thể có lợi. Trong một số trường hợp, các rối loạn khác cần được xem xét, đặc biệt là: viêm thực quản tăng bạch cầu ái toan, viêm thực quản do thuốc viên, chậm làm rỗng dạ dày, trào ngược dạ dày tá tràng / dịch mật, hội chứng ruột kích thích, rối loạn tâm lý, chứng tăng tiết máu và hội chứng Zollinger-Ellison.
>>>> Tham khảo thêm: Chữa Trào Ngược Hiệu Quả Dựa Theo Lời Khuyên Tới Từ Các Bác Sĩ Chuyên Khoa
Việc sử dụng phẫu thuật chống trào ngược (fundoplication) đang còn gây nhiều tranh cãi. Các nghiên cứu chỉ cho thấy những cải thiện triệu chứng dài hạn tối thiểu khi phẫu thuật so với liệu pháp PPIs. Mặt khác, có thể gia tăng tỷ lệ mắc chứng khó nuốt và khó tiêu. Những bệnh nhân đáp ứng tốt nhất với phẫu thuật là những người cũng đáp ứng tốt với PPI và do đó có thể được quản lý về mặt y tế. Ngược lại, bệnh nhân không đáp ứng tốt PPI không chắc chắn có lợi từ phẫu thuật. Khoảng một nửa số bệnh nhân được phẫu thuật cuối cùng cần phải điều chỉnh lại. Do sự khác biệt gần như không đáng kể về hiệu quả giữa phẫu thuật và PPI cũng như nguy cơ biến chứng và tử vong sau phẫu thuật, phẫu thuật chỉ nên dành cho một số bệnh nhân được chọn. Lựa chọn những ứng cử viên tốt nhất cho phẫu thuật chống trào ngược vẫn còn là một thách thức lâm sàng.
6.2. Những cách hiệu quả nhất để phòng ngừa bệnh trào ngược dạ dày là gì?
6.2.1. Điều chỉnh lối sống: kê cao gối khi ngủ, nằm nghiêng bên trái khi ngủ
Bệnh nhân GERD nên được đánh giá về các đặc điểm báo động, vì những đặc điểm này cần được đánh giá nội soi khẩn cấp. Nếu không có triệu chứng báo động nào, việc quản lý GERD ban đầu nên hướng đến việc điều chỉnh lối sống. Tuy nhiên, phần lớn các nghiên cứu về thay đổi lối sống và chế độ ăn uống trong GERD không được cung cấp đầy đủ. Nhưng thay đổi lối sống vẫn là ưu tiên hàng đầu trong quản lý GERD với mục tiêu chính là giảm triệu chứng và cải thiện chất lượng cuộc sống.
Cách điều chỉnh lối sống duy nhất đã được chứng minh để quản lý GERD là kê cao đầu giường (HOB). Việc kê cao đầu giường đã được chứng minh là làm giảm tiếp xúc với axit thực quản và thời gian thanh thải của thực quản cùng với việc giảm các triệu chứng trào ngược ở bệnh nhân GERD nằm ngửa.
Thêm vào đó, khi đi ngủ nếu nằm nghiêng về bên trái sẽ giúp cho dạ dày dễ chịu hơn rất nhiều. Tình trạng ợ hơi, ợ chua hay khó chịu vùng thượng vị cũng giảm bớt đi.
>>>> Đọc thêm: Nằm Nghiêng Về Bên Nào Là Thực Sự Tốt Cho Người Bệnh Trào Ngược Dạ Dày
6.2.2. Tránh các yếu tố gây giãn cơ thắt thực quản dưới kéo dài
Ngoài ra, cũng nên giảm thiểu hoặc tránh các yếu tố góp phần vào tăng tỷ lệ TLESRs. Tránh các việc làm như hút thuốc, uống nhiều rượu, ăn nhiều bữa tối, đồ ăn nhẹ vào ban đêm và chế độ ăn nhiều chất béo.
Hạn chế ăn thức ăn như socola, không nên uống nhiều nước cam, chanh và những nước có vị chua, có tính acid.
6.2.3. Giảm cân ở những bệnh nhân trào ngược dạ dày thừa cân
Giảm cân được khuyến khích thực hiện ở những bệnh nhân GERD thừa cân, nhưng không có báo cáo nào chỉ ra lợi ích ở những người có cân nặng bình thường.
Lí do béo phì tăng khả năng trào ngược dạ dày là gì? Rối loạn sinh lý bệnh trong béo phì bao gồm rối loạn vận động thực quản, bất thường cơ thắt thực quản dưới, xu hướng phát triển thoát vị hiatal, tăng áp lực trong dạ dày và tăng dung tích dạ dày. Ngoài ra, những thay đổi trong việc bài tiết adiponectin và leptin từ các tế bào mỡ là mối liên hệ giữa béo phì, thực quản Barrett, ung thư biểu mô tuyến thực quản. Các bằng chứng cho đến nay cho thấy rằng phẫu thuật cắt dạ dày, đặc biệt là cắt dạ dày Roux-en-Y, có thể cải thiện bệnh trào ngược thông qua việc giảm cân.
6.2.4. Tránh dùng các thuốc gây hại cho niêm mạc dạ dày
Các thuốc làm tăng thêm tình trạng trào ngược dạ dày là gì? Các thuốc chống viêm phi steroid đã được chứng minh từ lâu về tác dụng phụ làm đau dạ dày. Đây là một trong những tác nhân hàng đầu gây nên tình trạng đau dạ dày, trào ngược dạ dày thực quản. Vì vậy, tất cả bệnh nhân bị GERD nên tránh dùng thuốc chống viêm không steroid (NSAID) vì vai trò của chúng trong việc phá vỡ cơ chế bảo vệ niêm mạc sinh lý.
Trào ngược dạ dày thực quản ( GERD) là một vấn đề lâm sàng phổ biến với tỷ lệ mắc bệnh đáng kể. Nhận biết sớm các triệu chứng là một phần không thể thiếu để ngăn ngừa các biến chứng của GERD. Thông qua bài viết trên, chúng tôi hi vọng có thể giải đáp phần nào thắc mắc của bạn về trào ngược dạ dày là gì? Mọi ý kiến đóng góp và câu hỏi xin liên lạc theo HOTLINE 1800 6091.
Tài liệu tham khảo: