Cách Phối Hợp Thuốc Hiệu Quả Trong Điều Trị Các Bệnh Dạ Dày
Các bệnh liên quan đến dạ dày ngày càng tăng và có xu hướng trở nên trầm trọng hơn. Việc điều trị bằng cách sử dụng các thuốc kê đơn đang dần mở rộng để thay thế các phương pháp chữa bệnh cổ truyền. Trong bài viết này đội ngũ bác sĩ, dược sĩ của Scuma Fizzy sẽ đưa đến cách nhìn tổng quan nhất về ưu và nhược điểm của các phác đồ điều trị bệnh lý liên quan đến dạ dày. Bên cạnh đó sẽ đưa ra một số cách phối hợp thuốc hiệu quả với chế độ sinh hoạt hợp lý trong điều trị bệnh dạ dày.
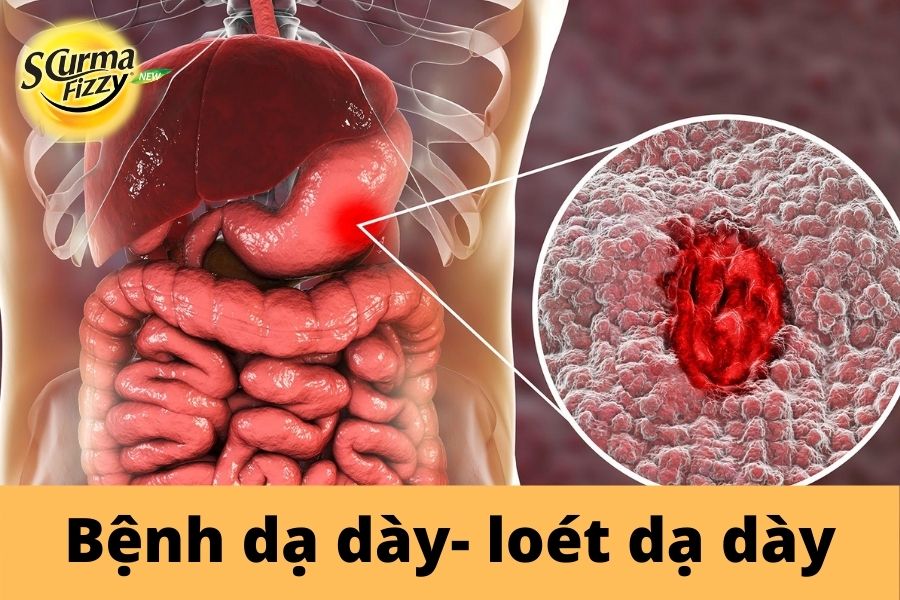
1. Top 4 bệnh lý liên quan đến dạ dày phổ biến nhất
1.1. Loét dạ dày – tá tràng
Loét dạ dày – tá tràng được định nghĩa là là sự phá vỡ lớp niêm mạc bề mặt của dạ dày hoặc tá tràng và sẽ tạo ra một vết loét nông hoặc sâu trên thành của dạ dày.
Loét tá tràng thường xuất hiện nhiều hơn loét dạ dày khoảng 4 lần. Loét có thể xuất hiện cấp tính hoặc mạn tính.
Nguyên nhân gây loét dạ dày-tá tràng
- Do vi khuẩn Hp
Helicobacter Pylori là nguyên nhân gây ra 60-70% trường hợp loét dạ dày. Sau khi nhiễm trùng, vi khuẩn sống gần lớp niêm mạc bề mặt của dạ dày, bên dưới lớp chất nhầy, nơi nó được bảo vệ khỏi axit.
>>> Xem thêm: Vi khuẩn Hp tác nhân khiến bạn phải đối mặt với viêm loét dạ dày tá tràng là gì
- Do sử dụng thuốc
Các bệnh viêm loét dạ dày khác thường xảy ra ở những bệnh nhân dùng aspirin hoặc các thuốc chống viêm không steroid khác (NSAID).
Các loại thuốc này tuy chỉ đóng vai trò nhỏ trong việc gây loét nhưng có thể làm bùng phát các vết loét hiện có. Nhưng không phải ai cũng có nguy cơ bị các tác dụng phụ của NSAID.
Những người có nguy cơ biến chứng cao hơn bao gồm những người trên sáu mươi tuổi, những người dùng liều cao và những người có tiền sử loét dạ dày tá tràng hoặc các biến chứng từ các loại thuốc này.
- Do sử dụng rượu bia, hút thuốc
Hút thuốc và uống rượu cũng làm tăng nguy cơ bị loét ở nam giới hơn nữ giới. Các biến chứng của loét thường gặp ở những người hút thuốc hơn những người không hút thuốc. Các vết loét trong tình trạng này thường nhiều, mạnh và kháng trị liệu.
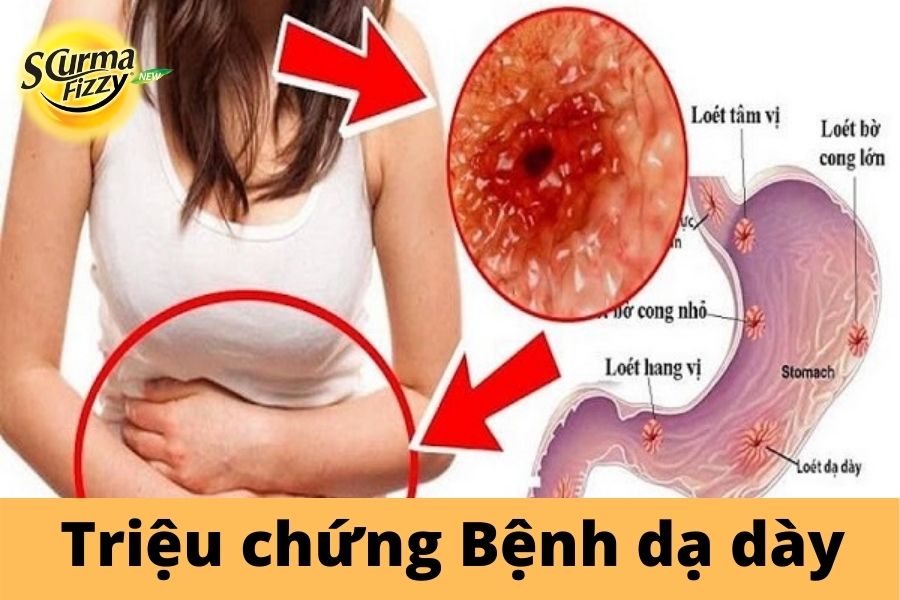
Các đặc điểm nhận diện của loét dạ dày-tá tràng:
- Đau bụng, thường ở vùng bụng trên trung tâm
- Đau lưng
- Cơn đau có thể mạnh hơn khi dạ dày trống rỗng; có thể thuyên giảm bằng cách ăn uống
- Đau gây mất ngủ
- Khó tiêu hoặc ợ chua
- Nôn mửa và thiếu máu.
>>> Xem thêm : Triệu chứng loét dạ dày là gì? Có nguy hiểm gì không nếu bị loét dạ dày tá tràng?
Ở một số bệnh nhân, vết loét có thể im lặng, không gây đau cho đến khi ăn mòn hoàn toàn qua thành ruột gây thủng hoặc ăn mòn thành mạch máu gây chảy máu.
Những biến chứng này nghiêm trọng và thường xuất hiện như một trường hợp khẩn cấp.
1.2. Viêm dạ dày
Viêm dạ dày là một thuật ngữ thường được sử dụng bởi cộng đồng (đôi khi bởi các bác sĩ) để mô tả các đợt khó chịu (thường là sau khi ăn) ở dạ dày thỉnh thoảng kết hợp với buồn nôn hoặc nôn. Có hai loại là viêm dạ dày cấp tính và viêm dạ dày mạn tính.
- Viêm dạ dày cấp tính là gì?
Viêm dạ dày cấp tính đề cập đến sự khởi phát đột ngột của nhiều tế bào viêm tại niêm mạc dạ dày. Viêm dạ dày cấp là do các chất kích thích cấp tính lấn át lớp chất nhầy thường bảo vệ niêm mạc dạ dày.
Các chất gây kích ứng dạ dày bao gồm thuốc chống viêm không steroid như aspirin, các chất gây độc (kể cả rượu mạnh) và một số bệnh nhiễm trùng. Thông thường, tình trạng viêm sẽ nhanh chóng giảm khi chất gây kích ứng được loại bỏ.
Viêm dạ dày cấp tính thường gây ra triệu chứng chủ yếu là đau bụng trên hoặc khó chịu khi cơ thể cố gắng loại bỏ chất kích thích. Các triệu chứng khác có thể bao gồm buồn nôn, ói mửa đầy hơi, sụt cân hoặc chán ăn.
- Viêm dạ dày mạn tính là gì?
Viêm dạ dày mạn tính đề cập đến tình trạng viêm và tổn thương niêm mạc dạ dày dai dẳng, nhưng mức độ thấp. Các tế bào bình thường bị phá hủy nên làm niêm mạc dạ dày ngày càng mỏng hơn do.
Nguyên nhân chủ yếu gây viêm dạ dày mạn tính là do vi khuẩn helicobacter pylori (hoặc H. pylori).
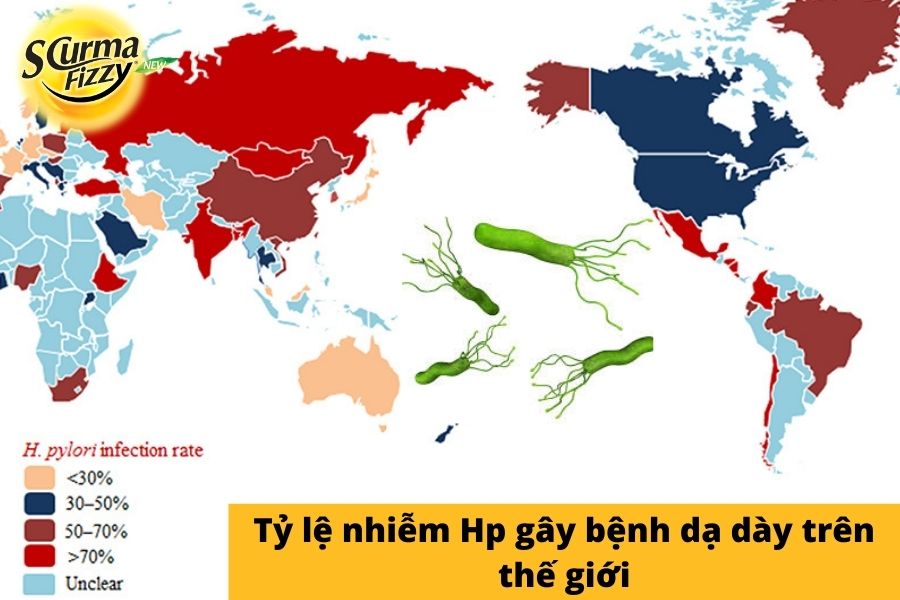
Theo Thư viện Y học Quốc gia Hoa Kỳ cho thấy: “Tại các bang của Hoa Kỳ, tỷ lệ nhiễm H. pylori hiện diện ở khoảng 20% người da trắng, nhưng trên 50% người gốc Tây Ban Nha, người Mỹ gốc Phi và người cao tuổi. Ở các nước kém phát triển, tỷ lệ lây nhiễm của người lớn có thể cao tới 90%”.
Trong phần lớn các trường hợp, viêm dạ dày mạn tính không gây ra triệu chứng. Nhưng dạ dày mất khả năng tiết axit thầm lặng khi niêm mạc bị tổn thương nặng và lâu ngày, có thể gây ra rối loạn tiêu hóa.
Ngoài ra, khả năng tiết ra một chất được gọi là yếu tố nội tại, cần thiết cho sự hấp thụ của vitamin B12. Sự thiếu hụt vitamin B12 cuối cùng dẫn đến tình trạng thiếu máu ác tính.
1.3. Dạ dày thực quản trào ngược là cụm từ diễn tả bệnh lý gì
Bệnh trào ngược dạ dày thực quản là chứng liên quan đến rối loạn tiêu hóa xảy ra khi dịch dạ dày có tính axit hoặc chất lỏng và thức ăn trào ngược từ dạ dày vào thực quản gây khó chịu cho người bệnh.
Bệnh ảnh hưởng đến mọi người ở mọi lứa tuổi – từ trẻ sơ sinh đến người lớn tuổi.
Những người bị hen suyễn có nguy cơ làm bệnh nặng hơn. Những cơn hen suyễn đột ngột có thể khiến cơ vòng thực quản dưới giãn ra, cho phép các chất trong dạ dày trào ngược lên thực quản.
Một số loại thuốc điều trị hen suyễn (đặc biệt là theophylline) có thể làm trầm trọng thêm các triệu chứng trào ngược.
Mặt khác, trào ngược axit có thể làm kích thích đường thở và nhu mô phổi khiến cho các triệu chứng hen suyễn trở nên tồi tệ, làm bệnh hen suyễn ngày càng nghiêm trọng hơn.
Ngoài ra, có thể gây ra các phản ứng dị ứng và làm cho đường thở nhạy cảm hơn với các điều kiện môi trường như khói hoặc không khí lạnh.
>>> Xem thêm : Bệnh trào ngược dạ dày thực quản GERD
Các triệu chứng của bệnh trào ngược dạ dày thực quản
Ai cũng từng trải qua tình trạng trào ngược dạ dày. Bạn sẽ ợ hơi, có vị chua trong miệng hoặc ợ chua. Tuy nhiên, nếu những triệu chứng này ảnh hưởng đến cuộc sống hàng ngày của bạn thì đã đến lúc bạn nên đến gặp bác sĩ.
Các triệu chứng khác ít xảy ra hơn nhưng có thể cho thấy bạn có thể bị trào ngược là:
- Trào ngược axit (ăn lại thức ăn của bạn sau khi ăn), khó hoặc đau khi nuốt
- Tiết nhiều nước bọt đột ngột
- Đau họng mãn tính, viêm thanh quản hoặc khàn giọng
- Viêm nướu, sâu răng, hôi miệng
- Ho tái phát hoặc mãn tính, đau ngực (tìm trợ giúp y tế ngay lập tức)
1.4. Ung thư dạ dày
Ung thư dạ dày là một căn bệnh trong đó các tế bào ác tính (ung thư) hình thành trong niêm mạc của dạ dày.
Các yếu tố nguy cơ của ung thư dạ dày bao gồm:
- Nhiễm trùng dạ dày gây ra bởi vi khuẩn Helicobacter pylori (H. pylori)
- Dạ dày bị viêm mãn tính (viêm bao tử).
- Thiếu máu ác tính
- Tình trạng niêm mạc dạ dày bình thường được thay thế bằng các tế bào lót ruột hay còn được biết tới là chuyển sản ruột..
- Polyp dạ dày, Virus Epstein-Barr
- Các hội chứng gia đình (bao gồm cả bệnh đa polyp tuyến gia đình ).
- Ăn thường xuyên với một chế độ ăn nhiều thực phẩm hun khói, nhiều muối và ít trái cây cùng với rau củ.
- Ăn thực phẩm chưa được chế biến hoặc bảo quản đúng cách, hút thuốc lá .
Những đặc điểm và dấu hiệu nhận dạng ung thư dạ dày
Các triệu chứng sau có thể xảy ra khi bạn đang mắc phải ung thư dạ dày ở giai đoạn đầu tiên
- Cảm giác đầy bụng sau khi ăn, khó chịu ở dạ dày và tiêu hóa khó khăn.
- Buồn nôn nhẹ, chán ăn, ợ nóng.
Các dấu hiệu và triệu chứng sau có thể xảy ra trong các giai đoạn phát triển hơn của ung thư dạ dày:
- Có máu trong phân, nôn mửa lẫn thức ăn hoặc lẫn máu
- Bụng bị đau, cân nặng sụt giảm không rõ nguyên do.
- Vàng da (vàng mắt và da).
- Cổ trướng (tích tụ chất lỏng trong bụng), khó nuốt.
>>> Xem thêm : Triệu chứng ung thư dạ dày- vai trò trong chẩn đoán
2. Điều trị bệnh dạ dày do vi khuẩn HP
Helicobacteria pylori là một loại vi khuẩn xâm nhập vào cơ thể và sống trong đường tiêu hóa. Sau nhiều năm, chúng có thể gây ra vết loét trong niêm mạc dạ dày của bạn hoặc phần trên của ruột non.
Nhiễm trùng có thể dẫn đến ung thư dạ dày đối với một số người. Các bác sĩ cho rằng mọi người bị loét do thức ăn cay, căng thẳng, hút thuốc hoặc các thói quen lối sống khác, trong nhiều thập kỷ.
Nhưng các nhà khoa học phát hiện ra rằng Hp là nguyên nhân gây ra hầu hết các bệnh viêm loét dạ dày khi họ phát hiện ra nó vào năm 1982.
Khoảng 2/3 dân số thế giới có HP trong cơ thể. Nó không gây loét hoặc bất kỳ triệu chứng nào khác đối với hầu hết mọi người. Có thể tiêu diệt vi trùng và giúp vết loét mau lành bằng những loại thuốc nếu bạn gặp phải vấn đề này.
Các thuốc dạ dày chủ yếu dùng làm giảm triệu chứng của bệnh dạ dày như ợ hơi, ợ chua, buồn nôn, tiêu chảy và ức chế sự phát triển của vi khuẩn H.pylori.
Mỗi thuốc mang một mục đích sử dụng khác nhau nhưng chủ yếu hiện nay là phối hợp các thuốc dạ dày với các kháng sinh là cách phối hợp thuốc hiệu quả để diệt vi khuẩn H.pylori trong điều trị các bệnh viêm, loét dạ dày.
Tất cả các thuốc cần có sự chỉ định của bác sĩ, người bệnh không được tự ý mua về sử dụng.
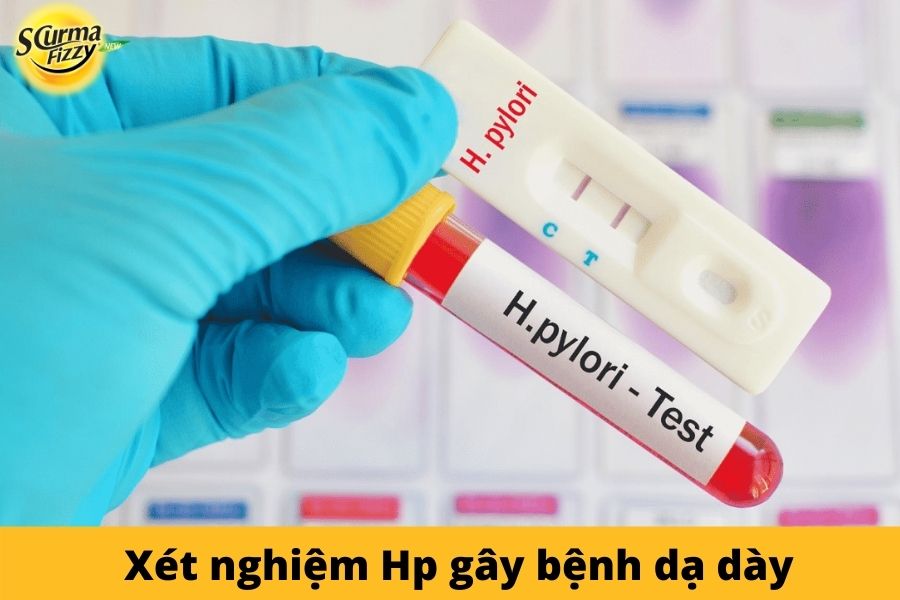
2.1. Chẩn đoán HP
Bác sĩ sẽ hỏi người bệnh về tiền sử bệnh, các triệu chứng và bất kỳ loại thuốc nào đang dùng. Sau đó bác sĩ ấn vào bụng người bệnh để kiểm tra sưng hoặc đau.
Một số xét nghiệm thường làm là:
- Việc tìm ra nhiễm trùng có thể được xác định thông qua xét nghiệm phân và máu
- Kiểm tra hơi thở urê
Người bệnh sẽ uống một chất lỏng đặc biệt có một chất gọi là urê. Sau đó sẽ thở vào một chiếc túi mà bác sĩ sẽ gửi đến phòng thí nghiệm để kiểm tra.
Nếu bị nhiễm H. pylori, vi khuẩn sẽ biến đổi urê trong cơ thể thành carbon dioxide. Và các xét nghiệm trong phòng thí nghiệm sẽ cho thấy hơi thở của người bệnh có nồng độ khí cao hơn bình thường.
Để xem xét kỹ hơn các vết loét, bác sĩ có thể dùng các phương pháp như:
- Nội soi đường tiêu hóa trên
Đây là phương pháp phổ biến nhất, an toàn và ít tốn kém. Trong bệnh viện, bác sĩ sẽ sử dụng một ống có gắn một camera nhỏ hay còn được gọi là ống nội soi.
Bác sĩ sẽ nhìn xuống cổ họng và vào dạ dày và phần trên của ruột non. Quy trình này cũng có thể được sử dụng để kiểm tra sự hiện diện của vi khuẩn bằng cách thu thập một mẫu. Người bệnh có thể ngủ hoặc thức trong khi làm thủ thuật.
- Các xét nghiệm GI trên
Trong bệnh viện, người bệnh được uống một chất lỏng có chất gọi là bari và bác sĩ sẽ cho bạn chụp X-quang. Chất lỏng làm bao phủ cổ họng và dạ dày của người bệnh và làm cho chúng hiện rõ trên hình ảnh.
- Chụp cắt lớp vi tính (CT)
Dùng tia X có bước sóng mạnh quét nhanh qua cơ thể trong buồng chụp, sẽ thu được những bức ảnh chi tiết về bên trong cơ thể.
Nếu người bệnh có vi khuẩn H. pylori trong người, xét nghiệm ung thư dạ dày cũng có thể được bác sĩ thực hiện:
- Để kiểm tra tình trạng thiếu máu khi cơ thể bạn không có đủ tế bào hồng cầu, xét nghiệm máu là chỉ định cấp thiết.
- Xét nghiệm máu khó nhìn trong phân. Để tìm máu mà mắt thường không nhìn thấy được cần tiến hành kiểm tra phân.
- Nội soi dạ dày.
- Sinh thiết: nhằm tìm ra các dấu hiệu của ung thư một mẫu mô nhỏ từ dạ dày sẽ được lấy để kiểm tra. Bác sĩ có thể lấy mẫu đồng thời trong khi nội soi.
- Các xét nghiệm khác như chụp CT hoặc chụp cộng hưởng từ (MRI) sẽ cho hình ảnh chi tiết bên trong cơ thể.
2.2. Điều trị HP – Cách phối hợp thuốc hiệu quả
2.2.1. Điều trị cổ điển – Cách phối hợp thuốc hiệu quả
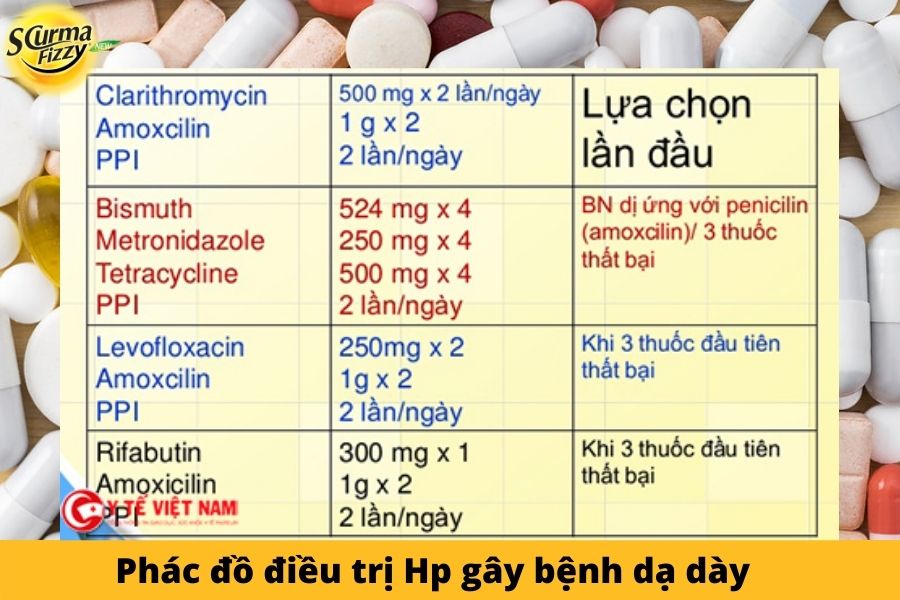
Trong hai thập kỷ qua, phương pháp điều trị được khuyến nghị để tiệt trừ H. pylori là liệu pháp bộ ba tiêu chuẩn: sử dụng chất ức chế bơm proton hoặc ranitidine bismuth citrate, kết hợp với clarithromycin và amoxicillin hoặc metronidazole.
Tuy nhiên theo thời gian hiệu quả của các phác đồ 3 chế độ này gần đây đã giảm xuống tỷ lệ thấp hơn 70%. Nguyên nhân do H. pylori đề kháng với các kháng sinh chính, chủ yếu là clarithromycin, cũng như metronidazol và levofloxacin.
Metronidazole là thành phần chính có trong bộ ba liệu pháp có liên quan đến mức độ đề kháng cao. Tỷ lệ kháng metronidazol ở Châu Âu và Châu Mỹ được ước tính là từ 17 đến 44% ..
Tỷ lệ kháng metronidazole ở các nước đang phát triển đã được báo cáo từ 50 đến 100%. Tình trạng kháng metronidazole rất cao ở các nước đang phát triển do loại kháng sinh này được sử dụng rộng rãi để điều trị các bệnh nhiễm trùng do ký sinh trùng và / hoặc phụ khoa ở bệnh nhân nữ.
Do mức độ đề kháng cao đối với hai loại kháng sinh chính của liệu pháp bộ ba tiêu chuẩn là clarithromycin và metronidazole nên liệu pháp bộ ba tiêu chuẩn đã được điều chỉnh cho phù hợp với mô hình đề kháng tại chỗ
Các chiến lược thay thế đang được thực hiện trong thực hành lâm sàng để điều trị các chủng kháng H. pylori.
2.2.2. Liệu pháp bốn lần Bismuth – Cách phối hợp thuốc hiệu quả
Liệu pháp này chứa hai loại kháng sinh, tetracycline và metronidazol, cộng với bismuth và PPI trong 14 ngày.
Liệu pháp này được ưu tiên lựa chọn như một lựa chọn điều trị hàng đầu cho các khu vực có tỷ lệ kháng clarithromycin cao và cũng là liệu pháp điều trị hàng đầu khi lần điều trị đầu tiên với liệu pháp bộ ba cổ điển chống lại H. pylori đã thất bại.
Việc sử dụng liều cao và thời gian điều trị kéo dài cho phép giảm thiểu tác động đến các chủng kháng metronidazole, mang lại tỷ lệ diệt trừ cao ngay cả ở những vùng có mức độ kháng kháng sinh này cao.
Các tác nhân bismuth như bismuth bismuth, bismuth kali xitrat, … có thể ức chế đáng kể Helicobacter pylori đồng thời bảo vệ niêm mạc dạ dày, không bị ảnh hưởng bởi độ pH trong dạ dày, không sinh ra kháng thuốc và không ức chế hệ vi khuẩn đường ruột bình thường. nó thường được sử dụng kết hợp với thuốc kháng sinh.
Tuy nhiên, liệu pháp bốn lần bismuth truyền thống có những nhược điểm rõ ràng:
- Độc và tác dụng phụ
Nó có thể làm mất cân bằng hệ thực vật, làm hỏng hệ thần kinh, thận, hệ thống máu, ức chế chức năng tạo máu của tủy xương, buồn nôn, táo bón, tiêu chảy, giảm cân, nôn mửa, loét miệng và các vấn đề về hệ tiêu hóa khác, làm hỏng hệ thống miễn dịch của cơ thể và nguy cơ rối loạn chuyển hóa v.v.
- Tăng nguy cơ ung thư dạ dày
Sử dụng PPI trong thời gian dài sẽ khiến HP chuyển từ antrum vào dạ dày, làm tăng đáng kể nguy cơ ung thư dạ dày
- Giảm tỷ lệ tiệt trừ
Tỷ lệ HP kháng với kháng sinh tăng là nguyên nhân chính dẫn đến tỷ lệ tiệt trừ không thành công của các phương pháp điều trị tăng lên.
- Tính liên tục kém
Sau khi diệt trừ thất bại, bạn phải đợi ít nhất 3 tháng trước khi nhập thất.
- Nhiễm trùng kép
Sau khi thuốc kháng sinh ức chế hoặc tiêu diệt vi khuẩn nhạy cảm, vi khuẩn không nhạy cảm tiếp tục phát triển và sinh sản, gây nhiễm trùng mới, điều trị gặp khó khăn và tỷ lệ tử vong ở mức độ cao.
2.2.3. Liệu pháp tuần tự
Liệu pháp tuần tự sử dụng cùng một loại kháng sinh như liệu pháp bộ ba tiêu chuẩn, nhưng chúng được dùng tuần tự: 5 ngày với PPI cộng với amoxicillin, tiếp theo là 5 ngày với PPI cộng với clarithromycin và amoxicillin.
Amoxicillin được sử dụng trước tiên, do amoxicillin phá vỡ thành tế bào vi khuẩn để ngăn chặn sự phát triển của các kênh dòng chảy chuyển phần còn lại của kháng sinh ra khỏi vi khuẩn.
Liệu pháp tuần tự hiệu quả hơn đối với những bệnh nhân có chủng kháng clarithromycin đơn lẻ; tỷ lệ khỏi bệnh là 80,9% đối với liệu pháp tuần tự và 40,7% đối với liệu pháp bộ ba tiêu chuẩn.
2.2.4. Liệu pháp bốn lần không bismuth- Cách phối hợp thuốc hiệu quả
Đây là một liệu pháp hợp lệ khác ở các nước có tỷ lệ kháng clarithromycin cao. Liệu pháp này chứa PPI (nhưng không có bismuth), clarithromycin, amoxicillin và metronidazole trong 10 ngày.
Nhược điểm chính của phương pháp điều trị này là số lượng lớn thuốc so với các liệu pháp khác. Kháng clarithromycin có thể làm giảm hiệu quả của liệu pháp bốn thuốc không bitmut, mặc dù tỷ lệ kháng thấp hơn nhiều so với liệu pháp bộ ba tiêu chuẩn
2.2.5. Liệu pháp kết hợp – Cách phối hợp thuốc hiệu quả
Liệu pháp này dựa trên 7 ngày điều trị với PPI và amoxicillin, sau đó là 7 ngày điều trị bốn ngày với PPI, amoxicillin, clarithromycin và metronidazole.
Không có nhiều dữ liệu so sánh liệu pháp này với những liệu pháp khác, liệu pháp tiêu chuẩn hoặc liệu pháp tuần tự, nhưng kết quả không chỉ ra rằng liệu pháp kết hợp sẽ vượt trội hơn liệu pháp tuần tự.
2.2.6. Liệu pháp dựa trên Levofloxacin – Cách phối hợp thuốc hiệu quả
Levofloxacin là một quinolon phổ rộng được sử dụng để diệt trừ H. pylori (do ngày càng có sự gia tăng đề kháng với clarithromycin), nhằm thay thế clarithromycin trong phác đồ ba hoặc liên tiếp.
Tỷ lệ tiệt trừ HP của các liệu pháp điều trị có chứa levofloxacin có thể lên đến hơn 90%, đặc biệt ở những vùng mà tình trạng kháng levofloxacin tại chỗ thấp (dưới 10%).
Đối với clarithromycin và metronidazole, người ta thấy sự gia tăng đề kháng với levofloxacin, do thực tế là quinolon thường được sử dụng để điều trị nhiễm trùng tiết niệu.
Việc sử dụng levofloxacin bậc một thường không được khuyến khích và thuốc được dành để sử dụng trong phác đồ bậc hai sau khi các phác đồ dựa trên clarithromycin và / hoặc metronidazol thất bại, do tình trạng kháng quinolon thứ phát đang phát triển ngày một nhanh chóng.
2.3. Tổng kết
Phác đồ bộ ba có chứa hai chất kháng vi khuẩn đã là liệu pháp tiêu chuẩn chống lại nhiễm trùng H. pylori trong hơn 15 năm.
Tuy nhiên, sự gia tăng tỷ lệ kháng macrolid chủ yếu là clarithromycin, đã làm giảm hiệu quả của các liệu pháp này xuống mức thấp không thể chấp nhận được ở hầu hết các nơi trên thế giới, dẫn đến sự cần thiết của việc nghiên cứu các liệu pháp khả thi khác để tiêu diệt mầm bệnh.
Các liệu pháp này là các liệu pháp bốn lần, tuần tự và kết hợp bismuth. Do sự phát triển nhanh chóng của tình trạng kháng quinolon, nên dành các phác đồ dựa trên levofloxacin như một lựa chọn điều trị hàng đầu.
Việc lựa chọn phác đồ tốt nhất nên dựa trên dữ liệu về tình trạng kháng kháng sinh tại địa phương và quá trình tiếp xúc với kháng sinh trước đó của bệnh nhân
3. Các tác dụng phụ của thuốc điều trị bệnh lý dạ dày
Các nhóm thuốc dùng điều trị bệnh lý liên quan đến dạ dày được chia làm 3 nhóm: Thuốc kháng sinh, thuốc giảm tiết acid, thuốc bảo vệ niêm mạc dạ dày.
Các loại thuốc này bên cạnh mặt có lợi trên những bệnh nhân bị bệnh dạ dày thì cũng có những tác dụng không mong muốn trên cơ thể người bệnh.
3.1. Nhóm thuốc kháng sinh – Cách phối hợp thuốc hiệu quả
Các bác sĩ thường kê thuốc kháng sinh đi kèm với các thuốc dạ dày khác trên phác đồ diệt Helicobacter pylori gồm chủ yếu là amoxicillin, tetracycline, metronidazol, clarithromycin, levofloxacin.
Những loại kháng sinh có thể diệt cả những vi khuẩn có lợi trong đường ruột bên cạnh việc tiêu diệt H.pylori nếu dùng dài ngày.
Do đó tác dụng phụ hay gặp nhất là rối loạn tiêu hóa với các triệu chứng như đau bụng, đi phân sống, đầy bụng, tiêu chảy, táo bón, nôn, buồn nôn…
Một số bệnh nhân còn xuất hiện tình trạng dị ứng ( nổi mày đay, ban đỏ, dát, sần) đến nặng hơn là sốc phản vệ.
3.2. Thuốc kháng acid – Cách phối hợp thuốc hiệu quả
Các tác dụng ngoài ý muốn của thuốc kháng acid có thể được chia thành 4 nhóm. Mặc dù về tổng thể khả năng xảy ra các tác dụng phụ với liều lâm sàng thông thường là rất nhỏ.
Có thể xảy ra một vài các tác dụng không mong muốn bao gồm như:
- Thay đổi thói quen đi tiêu
- Xáo trộn cân bằng axit-bazơ
- Hậu quả của sự hấp thụ các ion vào cơ thể
- Can thiệp vào sự hấp thu hoặc bài tiết của các thuốc khác.
Các thuốc kháng axit có chứa nhôm có xu hướng gây tắc ruột, nhuyễn xương và các hợp chất chứa magie gây tác dụng tẩy. Canxi cacbonat được chuyển hóa lại dễ gây táo bón.
Liều lượng lớn thuốc kháng axit hòa tan có thể gây rối loạn cân bằng axit-bazơ như nhiễm kiềm, nhưng các liều thông thường trên lâm sàng của natri bicarbonat là an toàn.
Không dùng đồng thời sữa, canxi cacbonat và các thuốc kháng axit hòa tan với lượng lớn. Việc kết hợp này là nguyên nhân gây ra hội chứng kiềm sữa trong đó bệnh nhân phát triển các triệu chứng lâm sàng liên quan đến tăng canxi huyết
3.3. Thuốc kháng histamin H2 – Cách phối hợp thuốc hiệu quả
Nhóm thuốc kháng H2 làm ức chế sự bài tiết acid vào dạ dày. Thuốc phổ biến nhất hiện nay là Cimetidin, Ranitidin, Famotidin.
Những tác dụng phụ thường gặp trên cơ thể người bệnh là nhức đầu, tiêu chảy, táo bón, phát ban. Trong đó Cimetidin gây nhiều tác dụng phụ nghiêm trọng:
- Trên thần kinh trung ương: các biểu hiện như mê sảng, rối loạn thần kinh, lú lẫn
- Trên nội tiết gây kháng androgen làm vú to, bất lực ở nam giới và rối loạn kinh nguyệt, chảy sữa ở nữ giới.
- Trên hệ tạo máu làm rối loạn tủy xương, suy giảm bạch cầu.
Thuốc làm giảm đáng kể sự hấp thu vitamin B12 từ thức ăn. Điều này được cho là do sự giải phóng vitamin từ protein thực phẩm bị suy giảm, vốn cần axit dạ dày và pepsin như bước đầu tiên trong quá trình hấp thụ.
Gây ra tình trạng thiếu vitamin và thiếu máu, đặc biệt là ở những bệnh nhân có lượng dự trữ vitamin B12 trong cơ thể thấp và dùng thuốc đối kháng thụ thể H2 trong thời gian dài.
3.4. Thuốc ức chế bơm proton (PPI)
Đây là loại thuốc được kê nhiều nhất hiện nay do tác dụng ức chế bài tiết acid vượt trội hơn hẳn các nhóm thuốc dạ dày khác.
Các tác dụng phụ của thuốc ức chế bơm proton (PPI) có thể bao gồm:
- Đau đầu, buồn nôn, nôn mửa
- Bệnh tiêu chảy, táo bón, đau bụng, đầy hơi
- Phát ban, sốt cao
4. Tâm lý ảnh hưởng việc điều trị như thế nào?
- Thứ nhất, điều trị bệnh dạ dày nói riêng và các bệnh khác nói khác nói chung thì người bệnh luôn mang tâm lý đó là phải mau hết bệnh.
Nếu thuốc không có tác dụng nhanh, nhìn được rõ rệt sự cải thiện triệu chứng qua từng ngày thì sẽ làm người bệnh mất kiên nhẫn uống thuốc, không duy trì được đều đặn thời gian dùng thuốc.
Từ đó dễ dẫn đến bỏ thuốc gián đoạn hay còn gọi chữa bệnh không đến nơi đến chốn.
Một ví dụ đã có trên lâm sàng. Bà Lê Thị T. (50 tuổi) được chẩn đoán viêm dạ dày cách đây 3 năm. Bà đến phòng khám với các triệu chứng đau dạ dày tái lại thì bác sĩ kê đơn thuốc mới khác với đơn cũ.
Người bệnh uống hết đơn thuốc mới trong bảy ngày và thấy giảm triệu chứng đau nên nghĩ bệnh đã khỏi, tự ý bỏ thuốc mà không tiếp tục đến gặp bác sĩ.
Mấy tháng sau các triệu chứng đau lại tái phát và người bệnh ngại đi khám, dùng đơn thuốc cũ uống và vẫn giảm đau rồi lại dừng thuốc.
Đến lần thứ ba khi uống đơn thuốc cũ không có tác dụng thì bà mới đến phòng khám và được bác sĩ chẩn đoán ung thư dạ dày. Đây chính là hậu quả của việc không tuân thủ điều trị, uống thuốc không đầy đủ.
- Thứ hai, người bệnh nghi ngờ thuốc
Đặc biệt là đối với những trường hợp mạn tính phải điều trị lâu dài với việc thay đổi đơn liên tục. Người bệnh được cho uống thuốc trong khoảng thời gian khá lâu nhưng mãi không thấy hiệu quả của thuốc, từ đó sinh ra tâm lý nghi ngờ thuốc đấy.
Cộng thêm việc internet ngày càng phát triển, người bệnh dễ dàng tiếp cận được với các quảng cáo thuốc chữa bệnh nhanh khỏi tức thì.
Từ đó càng tăng sự nghi ngờ thuốc của bác sĩ kê, bỏ thuốc và tin mua thuốc trên mạng quảng cáo. Hệ lụy sau đó không ai có thể lường trước được.
- Thứ ba là hệ lụy của việc tự uống thuốc, tự ý thay đổi thuốc và tự dừng thuốc không có chỉ định của bác sĩ như sau
-
- Làm bệnh dễ khỏi thành khó khỏi
Những người bị bệnh dạ dày thường sẽ bị viêm dạ dày trước khi tiến triển thành loét dạ dày. Việc điều trị viêm dạ dày thì dễ dàng hơn, nhẹ nhàng và nhanh hơn.
Trong khi điều trị loét dạ dày thì khó khăn hơn, nặng hơn và lâu khỏi hơn. Khi bị viêm dạ dày nếu uống theo đúng phác đồ của bác sĩ thì bệnh có thể khỏi hoàn toàn.
Nhưng nếu người bệnh uống thuốc nhát gừng, không theo đơn, bữa uống bữa bỏ thì bệnh có thể thành loét dạ dày.
-
- Tăng mức độ kháng thuốc dạ dày
Nếu các bạn để ý trong đơn thuốc đau dạ dày thường có các thuốc ức chế bài tiết acid như Omeprazol, Cimetidin…Những thuốc này nếu uống đúng liều và đủ lượng thì sẽ giảm bài tiết acid rất tốt.
Nhưng nếu uống không đúng thì chúng nó sẽ gây một phản xạ ngược lại là tăng tiết acid. Khi dừng đột ngột những thuốc này không có hướng dẫn của bác sĩ thì các tế bào tiết acid sẽ càng tăng cường bài tiết acid để bù lại lượng acid đã mất. Và càng làm trầm trọng thêm bệnh viêm loét dạ dày.
5. Chế độ ăn uống ảnh hưởng điều trị bệnh lý dạ dày
Nếu bạn chỉ đơn thuần sử dụng thuốc bác sĩ kê mà không quan tâm đến chế độ ăn uống và sinh hoạt thì không những càng tăng tác dụng không mong muốn của các thuốc mà còn làm bệnh nặng hơn và lâu khỏi hơn.
Với những người kém dung nạp thuốc tây thì việc chữa trị càng trở nên khó khăn hơn. Do đó việc xây dựng một chế độ ăn riêng cho người bị các bệnh dạ dày là rất quan trọng.
Kèm theo là cách phối hợp thuốc hiệu quả giúp ức chế sự phát triển của vi khuẩn HP, tăng chất nhầy bảo vệ niêm mạc dạ dày và giảm tiết acid dịch vị.
Nếu chỉ dùng đơn độc thuốc mà không thay đổi chế độ sinh hoạt thì sẽ kéo dài thời gian chữa bệnh, tốn chi phí. Thậm chí gây mất kiên nhẫn cho người bệnh dễ dẫn đến bỏ thuốc, không điều trị nữa.
Một chế độ ăn không đủ chất còn làm cơ thể suy giảm miễn dịch, dễ nhiễm bệnh. Đây là cơ hội cho các vi khuẩn, virus, ký sinh trùng có hại xâm nhập và gây bệnh.
Do vậy còn cần dùng kèm nhiều thuốc hơn nữa để tăng sức đề kháng, dễ làm quá tải lượng thuốc đưa trong người, gây ngộ độc.
Chế độ ăn uống cho người bị đau dạ dày phải rất tuân thủ chặt chẽ. Bên cạnh việc bổ sung các thực phẩm dành cho người bị dạ dày như ăn nhiều hoa quả tốt cho dạ dày, men vi sinh, tránh nước uống có gas, chất kích thích… thì có một số tiêu chuẩn bạn nên áp dụng để cải thiện tình trạng bệnh như sau:
- Ăn đúng cách và đúng giờ
Những người bị bệnh dạ dày không nên ăn dồn nhiều bữa. Cần phải để ra một khoảng thời gian dài cho dạ dày co bóp và tiêu hóa thức ăn.
Vì dạ dày sẽ kém hoạt động hơn những người bình thường. Bạn nên dành ít nhất 5 tiếng để tiếp tục bữa ăn tiếp theo.
Đối với bệnh viêm dạ dày cấp tính thì có thể không ăn trong 24 giờ đến 48 giờ để giảm nhanh các triệu chứng đau cấp. Vì khi có thức ăn dạ dày cần bài tiết nhiều acid, gây đau dạ dày và tổn thương các vết loét trầm trọng hơn.
Nếu các triệu chứng kéo dài trong vài ngày, lời khuyên tốt nhất là uống nhiều chất lỏng để tránh mất nước và cố gắng duy trì.
Đối với bệnh viêm dạ dày mạn tính thì người bệnh thường kém hấp thu các vitamin, đặc biệt là vitamin B12. Do đó chỉ cần bổ sung một chế độ ăn đầy đủ vitamin, khoáng chất như B12, Magie, acid folic, sắt…
- Ăn chậm rãi
Người bị đau dạ dày nên ăn chậm, từ từ để tuyến nước bọt trong miệng tiết ra lượng nước bọt đủ tiêu hóa các thức ăn. Như vậy khi xuống dạ dày thì nó sẽ được nghỉ ngơi nhiều hơn, tránh co bóp nhiều làm tăng tiết acid.
- Duy trì một giấc ngủ sinh lý đều đặn
Không nên thức quá muộn vì ban đêm là thời điểm dạ dày tiết acid nhiều nhất. Bạn nên duy trì giấc ngủ kéo dài khoảng 8 tiếng vừa giúp cải thiện bệnh dạ dày, vừa nâng cao năng suất và chất lượng cuộc sống.
Ngủ đủ giấc và hạn chế thức khuya cũng là một cách chữa bệnh dạ dày không dùng thuốc được các bác sĩ khuyên. Vì vậy hãy thay đổi thói quen giấc ngủ càng sớm càng tốt nhé.
- Tránh ăn đồ cay nóng, dầu mỡ, đồ ăn quá cứng
Ăn nhiều đồ cay có thể làm bạn cảm thấy ngon miệng và ăn được nhiều hơn. Nhưng chính chúng lại là thủ phạm gây tăng tiết acid dạ dày mạnh mẽ.
Khi quá nhiều lượng acid trong dạ dày thì bạn sẽ phải uống thuốc dạ dày lâu hơn, tác dụng cũng chậm hơn vì thuốc phải có thời gian để trung hòa lượng acid dư thừa đấy.
Cũng tương tự như vậy với các loại thực phẩm dầu mỡ như xiên chiên, xúc xích rán… Những loại thực phẩm này nếu không chế biến một cách sạch sẽ cũng làm gia tăng lượng vi khuẩn có hại vào đường ruột của bạn, tăng cường Hp và gây viêm loét dạ dày.
- Tăng cường rèn luyện sức khỏe
Tập thể dục vừa giúp nâng cao sức khỏe vừa chữa bệnh. Chỉ cần dành ra 10 đến 20 phút tập mỗi ngày với những bài tập thể dục nhẹ nhàng có thể giúp máu lưu thông tốt hơn, hệ thống cơ quan hoạt động trơn tru, cơ thể trao đổi chất tốt hơn… Do vậy mà bệnh dạ dày mức độ nhẹ có thể tự chữa khỏi mà không cần dùng thuốc.
- Luôn giữ cho tinh thần của bạn ở trạng thái lạc quan và vui vẻ
Đây là yếu tố tâm lý nghe có vẻ dễ nhưng làm lại rất khó với những áp lực từ cuộc sống, công việc. Bạn càng lo lắng, stress thì càng làm bệnh dạ dày trở nên nghiêm trọng hơn.
Và khoa học đã chứng minh điều này luôn đúng. Vậy nên hãy luôn luôn giữ cho mình một trạng thái vui vẻ nhất, tin tưởng bác sĩ, tin tưởng sự nỗ lực của bản thân có thể chữa khỏi bệnh.
Trên đây là những thông tin vô cùng hữu ích giúp các bạn so sánh được ưu và nhược điểm của các thuốc điều trị các bệnh về dạ dày, trong đó chủ yếu là điều trị vi khuẩn H.pylori- nguyên nhân hàng đầu gây ra các bệnh dạ dày. Bên cạnh đó cũng nói lên tầm quan trọng của việc điều chỉnh thói quen, lối sống và chế độ ăn uống cũng góp phần tăng hiệu quả của thuốc và giảm thời gian phải dùng thuốc. Hãy nhớ nguyên tắc là không tự ý dùng thuốc, tự ý bỏ thuốc và tự ý thay đổi thuốc. Những hành động này sẽ gây hệ lụy không nhỏ không những cho dạ dày mà còn trên các cơ quan khác nữa.
Nếu các bạn có bất cứ thắc mắc gì hãy liên hệ tới HOTLINE 18006091 của chúng tôi để được đội ngũ chuyên gia dược sĩ, bác sĩ có chuyên môn cao của Scurma Fizzy tư vấn kỹ hơn, cụ thể hơn về tình trạng bệnh của bạn.