Phác Đồ Điều Trị Trào Ngược Dạ Dày Thực Quản Bộ Y Tế Là Gì
Bệnh trào ngược dạ dày thực quản là căn bệnh mạn tính phổ biến ở các nước trên thế giới nói chung và Việt Nam nói riêng. Hiện nay đã có phác đồ điều trị trào ngược dạ dày thực quản bộ y tế để chữa căn bệnh khó chịu này. Sau đây hãy cùng các chuyên gia tìm hiểu về phác đồ điều trị này.
1. Tìm hiểu về bệnh trào ngược dạ dày thực quản
1.1. Định nghĩa về bệnh trào ngược dạ dày thực quản (GERD)?
Bình thường, thức ăn vào cơ thể người qua đường tiêu hoá, bắt đầu từ miệng qua cổ họng, đến thực quản rồi mới tới dạ dày và ruột non để được tiêu hoá. Lúc này dạ dày sẽ tiết ra acid để thực hiện nhiệm vụ của nó. Tuy nhiên, trong một số trường hợp, acid có thể trào ngược lên thực quản gây ra các triệu chứng điển hình như ợ chua hoặc thậm chí có vị chua trong miệng của bạn. Khi hiện tượng này xảy ra thường xuyên và trong một thời gian dài, nó được gọi là bệnh trào ngược dạ dày thực quản (Gastroesophageal Reflux Disease) hay viết tắt là GERD.
1.2. Triệu chứng lâm sàng nào nên sử dụng phác đồ điều trị trào ngược dạ dày thực quản bộ y tế
Trong GERD, axit dạ dày trào ngược làm tổn thương niêm mạc thực quản, nói chung là khi độ pH giảm xuống dưới 4. Bệnh nhân GERD có nhiều triệu chứng khác nhau, thường gặp nhất là ợ chua và nôn trớ. Các biến chứng thực quản liên quan đến GERD bao gồm ăn mòn, loét, hẹp đường tiêu hóa và Barrett thực quản có liên quan đến sự phát triển của ung thư biểu mô tuyến thực quản.Các triệu chứng liên quan đến GERD ít phổ biến hơn bao gồm đau ngực, một loạt các bệnh về tai mũi họng và hen suyễn. Trái ngược với những quan niệm về căn bệnh này là chứng ợ nóng ‘đơn thuần’, ảnh hưởng đến chất lượng cuộc sống của bệnh nhân có thể rất sâu sắc.
- Ợ Chua, ợ hơi, ợ nóng: Đây là triệu chứng đầu tiên và phổ biến mà bệnh nhân trào ngược dạ dày thực quản gặp phải. Các triệu chứng này thường xảy ra sau khi người bệnh ăn no hoặc khi đầy bụng khó tiêu. Các cơn ợ nóng ợ chua cũng có thể xảy ra vào ban đêm khi bệnh nhân nằm ngủ. Các biểu hiện này làm cho bệnh nhân có cảm giác khó chịu vùng cổ họng, để lại vị chua trong miệng và khu vực thực quản trở nên nóng rát.
- Triệu chứng buồn nôn: Đây cũng là một trong những triệu chứng điển hình của bệnh nhân bị trào ngược dạ dày thực quản. Khi acid dạ dày và thức ăn trào ngược lên thực quản, hàm lượng acid cao sẽ gây kích thích cổ họng tạo nên cảm giác buồn nôn. Triệu chứng này có thể xảy ra vào bất kỳ thời điểm nào trong ngày, tuy nhiên vào ban đêm thì cảm giác buồn nôn sẽ xuất hiện dữ dội hơn.
- Đau tức ngực: Khi acid trong dạ dày bị trào ngược lên sẽ kích thích các đầu mút của các sợi thần kinh trong niêm mạc thực quản. Do đó người bị trào ngược dạ dày sẽ có triệu chứng đau thắt ngực. Người bệnh có cảm giác đau thắt ở vùng ngực và lan đến tận sau lưng. Cường độ đau tăng lên khi người bệnh cúi xuống hoặc nằm.
- Khó nuốt: Trào ngược dạ dày thực quản gây sưng tấy, viêm nhiễm và thu nhỏ đường kính thực quản. Chính vì vậy, người bệnh có cảm giác khó nuốt khi ăn uống, cảm giác vướng víu ở cổ khi nuốt thức ăn.
- Một số triệu chứng khác bao gồm: xuất hiện triệu chứng ho, khàn giọng, miệng tiết nhiều nước bọt, khó thở, răng xỉn màu.
>>>Xem thêm: Các Triệu Chứng Trào Ngược Dạ Dày Và Biện Pháp Xử Lý Trào Ngược
1.3. Nguyên nhân dẫn đến trào ngược dạ dày thực quản là gì?
Hiện tại, không có nguyên nhân nào được biết để giải thích sự phát triển của GERD. Trong nhiều năm, một số yếu tố nguy cơ đã được xác định và có liên quan đến cơ chế bệnh sinh của GERD. Các bất thường về vận động như rối loạn chức năng thực quản gây suy giảm thanh thải axit thực quản, suy giảm trương lực cơ thắt thực quản dưới (LES), giãn LES thoáng qua và chậm làm rỗng dạ dày được cho là nguyên nhân của GERD. Các yếu tố giải phẫu như sự hiện diện của thoát vị gián đoạn hoặc tăng áp lực trong ổ bụng, như đã thấy ở bệnh béo phì có liên quan đến tăng nguy cơ phát triển GERD. Một phân tích tổng hợp của Hampel kết luận rằng béo phì có liên quan đến tăng nguy cơ phát triển các triệu chứng GERD, viêm thực quản ăn mòn và ung thư biểu mô thực quản.
Một số yếu tố nguy cơ khác có liên quan độc lập với sự phát triển của các triệu chứng GERD bao gồm tuổi ≥50 tuổi, tình trạng kinh tế xã hội thấp, sử dụng thuốc lá, tiêu thụ rượu quá mức, rối loạn mô liên kết, mang thai, nằm ngửa sau ăn và các loại thuốc khác nhau bao gồm thuốc kháng cholinergic , sử dụng thuốc benzodiazepin, NSAID hoặc aspirin, nitroglycerin, albuterol, thuốc chẹn kênh canxi, thuốc chống trầm cảm và glucagon. Những yếu tố nguy cơ này có thể làm giảm hiệu quả điều trị trong quá trình sử dụng phác đồ điều trị trào ngược dạ dày thực quản bộ y tế.
- Nguyên nhân trực tiếp gây trào ngược dạ dày thực quản là do cơ thắt thực quản bị suy yếu. Bình thường cơ thắt thực quản sẽ mở ra để đưa thức ăn xuống dạ dày và đóng lại để ngăn hiện tượng trào ngược. Tuy nhiên, khi cơ thắt này có vấn đề hoặc bị suy yếu thì thức ăn và dịch vị dạ dày sẽ từ dưới trào ngược lên phía trên.
- Trào ngược dạ dày do tác dụng phụ của một số loại thuốc: Một số loại thuốc như kháng viêm, giảm đau, giãn cơ…có thể ảnh hưởng đến hoạt động của dạ dày và gây nên tình trạng trào ngược dạ dày thực quản.
- Thường xuyên sử dụng chất kích thích, đồ uống có thành phần gây nghiện, các loại đồ uống có cồn cũng là một trong những nguyên nhân gây trào ngược dạ dày.
- Các bệnh lý liên quan đến thực quản và dạ dày cũng nằm trong số các nguyên nhân gây trào ngược dạ dày thực quản. Các bệnh lý này có thể bao gồm: nhiễm trùng thực quản, viêm loét dạ dày, hẹp môn vị dạ dày…
- Ngoài ra, tình trạng béo phì, phụ nữ trong thời kỳ mang thai hoặc người bị stress kéo dài cũng là nguyên nhân dẫn đến trào ngược dạ dày.
>>>Xem thêm: Nguyên Nhân Trào Ngược Dạ Dày Thực Quản, Bật Mí Hay Cho Bạn
2. Sinh lý bệnh của GERD
Sinh lý bệnh của GERD là đa yếu tố và được giải thích tốt nhất bởi các cơ chế khác nhau liên quan, bao gồm ảnh hưởng của trương lực cơ thắt thực quản dưới, sự hiện diện của thoát vị gián đoạn, bảo vệ niêm mạc thực quản chống lại trào ngược và nhu động thực quản.
2.1. Suy giảm chức năng cơ thắt thực quản dưới (LES) và giãn cơ thắt thực quản dưới thoáng qua (TLESRs)
LES là một đoạn cơ trơn co cứng dài 3-4 cm nằm ở ngã ba thực quản (EGJ) và cùng với cơ hoành tạo thành hàng rào sinh lý EGJ, ngăn cản sự di chuyển ngược dòng của các chất chua trong dạ dày vào thực quản. Ở những người khỏe mạnh khác, LES duy trì vùng áp suất cao trên áp suất trong dạ dày với sự thư giãn tạm thời của LES xảy ra về mặt sinh lý để đáp ứng với bữa ăn tạo điều kiện thuận lợi cho việc di chuyển thức ăn vào dạ dày. Bệnh nhân có các triệu chứng của GERD có thể thường xuyên bị giãn LES thoáng qua (TLESR) không phải do nuốt, dẫn đến áp lực trong dạ dày vượt quá áp suất LES cho phép trào ngược chất trong dạ dày vào thực quản. Cơ chế chính xác của việc tăng thư giãn thoáng qua vẫn chưa được biết, nhưng TLESRs chiếm 48-73% các triệu chứng GERD. Giai điệu LES và TLESR bị ảnh hưởng bởi các yếu tố như sử dụng rượu, hút thuốc, caffeine, mang thai, một số loại thuốc như nitrat và thuốc chẹn kênh canxi.
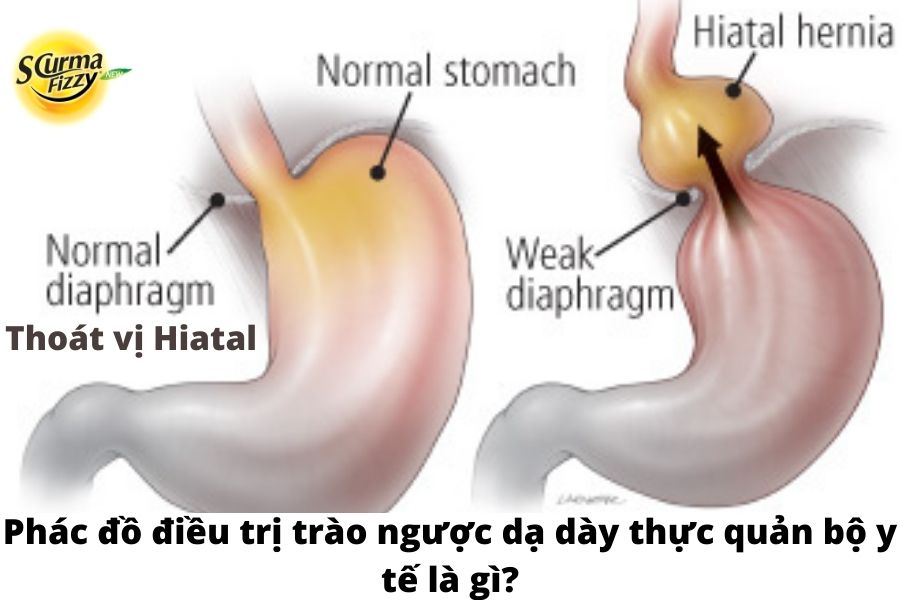
2.2. Thoát vị Hiatal
Thoát vị Hiatal thường liên quan đến GERD và có thể tồn tại độc lập mà không gây ra bất kỳ triệu chứng nào. Tuy nhiên, sự hiện diện của thoát vị gián đoạn đóng một vai trò quan trọng trong cơ chế bệnh sinh của GERD vì nó cản trở chức năng LES. Patti và cộng sự báo cáo rằng bệnh nhân GERD đã được chứng minh có hoặc không có thoát vị gián đoạn nhỏ có bất thường chức năng LES và độ thanh thải axit tương tự. Tuy nhiên, những bệnh nhân bị thoát vị hông lớn được ghi nhận là có LES ngắn hơn và yếu hơn dẫn đến gia tăng các đợt trào ngược. Người ta cũng chỉ ra rằng mức độ viêm thực quản nặng hơn ở những bệnh nhân có thoát vị hông lớn. Một nghiên cứu đánh giá mối quan hệ giữa thoát vị gián đoạn và viêm thực quản do trào ngược của Ott và cộng sự chứng minh sự hiện diện của thoát vị Hiatal ở 94% bệnh nhân bị trào ngược thực quản.
2.3. Giảm chức năng bảo vệ niêm mạc thực quản chống lại sự trào ngược dạ dày
Niêm mạc thực quản bao gồm các thành phần cấu trúc và chức năng khác nhau, có chức năng như một hàng rào bảo vệ chống lại các chất chói sáng gặp phải với GERD. Hàng rào phòng thủ này có thể bị phá vỡ khi tiếp xúc lâu với chất trào ngược, bao gồm cả thành phần axit trong dạ dày (axit clohydric và pepsin) và chất kiềm tá tràng (muối mật và enzym tuyến tụy) dẫn đến tổn thương niêm mạc. Ảnh hưởng của chứng liệt dạ dày đối với GERD vẫn chưa được biết rõ. Người ta tin rằng việc làm rỗng dạ dày chậm góp phần gây ra các triệu chứng GERD do căng chướng dạ dày và tăng tiếp xúc với chất trào ngược dạ dày.
2.4. Khiếm khuyết nhu động thực quản
Thông thường, các thành phần có tính axit trong dạ dày đến thực quản được làm sạch bằng nhu động thực quản thường xuyên và được trung hòa bởi bicarbonate nước bọt. Trong một nghiên cứu tiền cứu của Diener và cộng sự, 21% bệnh nhân bị GERD được ghi nhận là có suy giảm nhu động thực quản dẫn đến giảm thanh thải dịch vị gây ra các triệu chứng trào ngược nghiêm trọng và tổn thương niêm mạc.
3. Điều trị bệnh trào ngược dạ dày thực quản dựa trên nguyên tắc gì?
Các mục tiêu của điều trị trào ngược dạ dày thực quản lâu dài bao gồm:giảm các triệu chứng, chữa lành bệnh viêm thực quản và ngăn ngừa tái phát cũng như ngăn ngừa các biến chứng bằng liệu pháp an toàn, hiệu quả về chi phí. Điều trị duy trì tùy thuộc vào mức độ bệnh. Thuốc tăng động có một vai trò hạn chế ngoại trừ trong GERD không ăn mòn có triệu chứng. Tương tự như vậy, thuốc đối kháng thụ thể H2 hữu ích trong GERD tái phát, không ăn mòn hoặc trong trường hợp viêm thực quản ban đầu nhẹ. Đối với viêm thực quản trào ngược nặng, ngay cả liều cao của thuốc đối kháng thụ thể H2 dường như không có hiệu quả như thuốc ức chế bơm proton. Bệnh nhân GERD bị viêm thực quản trào ngược nặng hoặc có biến chứng như hẹp ống tiêu hóa hoặc Barrett thực quản nên được duy trì bằng thuốc ức chế bơm proton như Lansoprazole hoặc Omeprazole. Đối với những bệnh nhân trẻ và khỏe mạnh, phẫu thuật chống tràn dịch tuyến là một lựa chọn khả thi. Phác đồ điều trị trào ngược dạ dày thực quản dưới đây sẽ lý giải chi tiết về vấn đề này.
4. Phác đồ điều trị trào ngược dạ dày thực quản bộ y tế là gì?
Phác đồ điều trị trào ngược dạ dày thực quản bộ y tế được xây dựng trên nền tảng các nghiên cứu, thử nghiệm lâm sàng nghiêm ngặt trên thế giới. Dưới đây là một số liệu pháp điều trị phổ biến được các chuyên gia khuyên thực hiện.
4.1. Liệu pháp sửa đổi lối sống trong phác đồ điều trị trào ngược dạ dày thực quản bộ y tế
Các chiến lược được thiết kế để giảm thiểu trào ngược axit và tăng cường thanh thải thực quản bao gồm:
- Nâng cao đầu giường.
- Giảm tiêu thụ thực phẩm béo, sô cô la, rượu, cola, rượu vang đỏ, cam quýt, nước trái cây và các sản phẩm từ cà chua.
- Tránh nằm ngửa sau bữa ăn.
- Không ăn trong vòng 3 giờ trước giờ đi ngủ.
- Tránh mặc quần áo bó sát.
- Giảm cân nặng nếu béo phì.
- Hạn chế các thực phẩm gây kích thích dạ dày và đường ruột như thực phẩm cay nóng, đồ chiên rán nhiều dầu mỡ, rượu bia, thuốc lá
- Tập thể dục thường xuyên: Tập thể dục giúp máu lưu thông tốt hơn, cơ thể khỏe mạnh và săn chắc hơn, hệ miễn dịch cũng hoạt động tốt hơn giúp nhanh chóng phục hồi bệnh
- Cai thuốc lá.

>>>Xem thêm: Phác Đồ Điều Trị Trào Ngược Dạ Dày Của Bộ Y Tế Trên Người Bệnh Dạ Dày
4.2. Phác đồ điều trị trào ngược dạ dày thực quản bộ y tế hiệu quả bằng thuốc
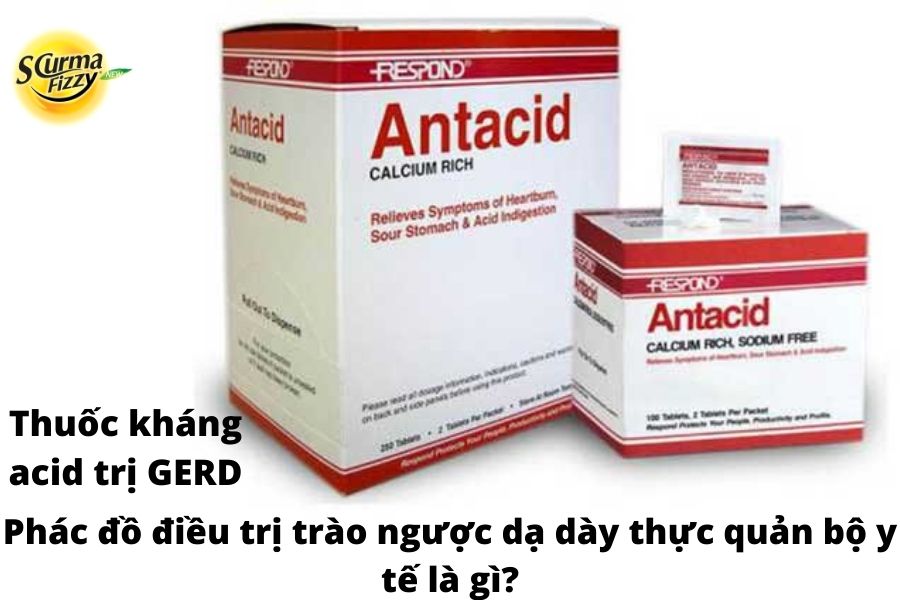
4.2.1. Thuốc kháng acid (Antacids) và Alginic trong phác đồ điều trị trào ngược dạ dày thực quản bộ y tế
Việc tự mua thuốc với thuốc kháng axit và thuốc ức chế axit không kê đơn là phổ biến, và nhiều bệnh nhân không có khả năng tìm kiếm lời khuyên y tế trừ khi các triệu chứng tăng lên hoặc kéo dài. Công thức dạng lỏng và dạng viên của thuốc kháng axit và chất chống trào ngược (như axit alginic) được sử dụng rộng rãi như một phương pháp điều trị ban đầu cho các triệu chứng trào ngược. Thuốc kháng acid hoạt động cục bộ để đệm các chất trong dạ dày và thực quản, giúp giảm triệu chứng nhanh chóng, nhưng tương đối ngắn hạn. Alginate thường được tạo thành công thức kết hợp với chất kháng axit và tạo thành chất nhớt hàng rào bảo vệ trên đầu của các chất trong dạ dày, ngăn cản sự tiếp xúc của axit với thực quản.
Mặc dù thuốc kháng axit và alginat có thể hữu ích trong các trường hợp GERD nhẹ hơn, nhưng thuốc kháng axit không kê đơn chỉ cung cấp hiệu quả giảm triệu chứng ở khoảng 25% bệnh nhân GERD. Sự cần thiết của việc dùng thuốc thường xuyên và sự bất tiện của các dạng bào chế dạng lỏng cũng hạn chế tính hữu dụng của thuốc kháng axit và alginat. Hơn nữa, những loại thuốc này không có hiệu quả trong việc chữa lành bệnh viêm thực quản ăn mòn (EO). Theo đó, trong một số phác đồ điều trị trào ngược dạ dày thực quản bộ y tế loại thuốc này vẫn có thể được sử dụng.
4.2.2. Thuốc kháng histamin H2 ( Histamine H2-receptor antagonists – H2RA) trong phác đồ điều trị trào ngược dạ dày thực quản bộ y tế
H2RA ức chế tiết axit bằng cách ngăn chặn cạnh tranh và thuận nghịch các thụ thể H2 của tế bào thành, một trong những chất kích thích sản xuất axit. Sự sẵn có của H2RA ở dạng OTC, thường ở liều lượng bằng một nửa liều thuốc kê đơn tiêu chuẩn, đã cải thiện việc tự mua thuốc để điều trị cấp tính chứng ợ nóng từng đợt, hoặc để dự phòng trước khi tiêu thụ thức ăn hoặc đồ uống được cho là sẽ gây ra các triệu chứng trào ngược. H2RA có tác dụng chậm hơn so với thuốc kháng axit và ức chế axit dịch vị trong 4-8 giờ. Do đó, hầu hết các H2RA được kê đơn hai lần mỗi ngày. Hơn nữa, ức chế axit, ngay cả với H2RAs đủ liều, không hoàn toàn, dẫn đến ức chế khoảng 70% trong 24 giờ.
Do đó, những loại thuốc này kém hiệu quả hơn về mặt kiểm soát axit so với PPI, đã được chứng minh là làm giảm nồng độ axit lên đến 97%. Khả năng dung nạp dược lý phát triển nhanh (trong vòng 7–14 ngày) là một nhược điểm nữa của H2RA, và việc mất tác dụng chống bài tiết có thể giải thích một phần cho việc kiểm soát không đạt yêu cầu tiết axit dạ dày khi dùng các thuốc này, đặc biệt là khi điều trị dài ngày.
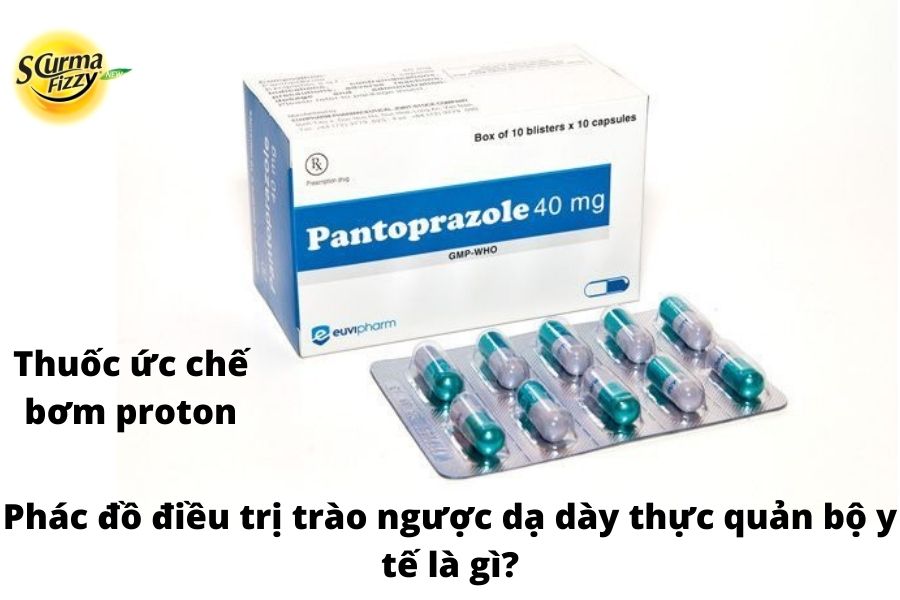
4.2.3. Thuốc ức chế bơm proton(PPIs) trong phác đồ điều trị trào ngược dạ dày thực quản bộ y tế
Vị trí hoạt động của PPI là máy bơm axit dạ dày (H+/ K+ ATPase), là con đường chung cuối cùng để tiết axit trong dạ dày, PPI là một liệu pháp hiệu quả cao cho GERD và các biến chứng của nó, và là tác nhân được lựa chọn để ức chế sản xuất axit dạ dày. Chúng làm giảm nhanh hơn đáng kể và hoàn toàn các triệu chứng ợ chua so với H2RA, cũng như chữa lành bệnh GERD ăn mòn nhanh hơn đáng kể và với tỷ lệ cao hơn sau 4 và 8 tuần điều trị. PPI cũng có liều lượng thuận tiện hơn hầu hết các H2RA; liều lượng tiêu chuẩn đã được phê duyệt của PPIs để điều trị GERD là một lần mỗi ngày.
PPIs là liên kết không thể đảo ngược và ức chế bơm proton phụ thuộc adenosine triphosphate. Năm loại thuốc PPIs thường được sử dụng bao gồm: Esomeprazole magie (Nexium), Lansoprazole (Prevacid), Omeprazole (Prilosec), Pantoprazole sodium (Protonix) và Rabeprazole sodium (Aciphex), có các hoạt tính dược lý tương tự ở liều khuyến cáo. Sự proton hóa cần thiết của tiền chất giải thích tại sao PPIs hoạt động tốt nhất trong môi trường axit và nên được sử dụng trước bữa ăn đầu tiên trong ngày khoảng 20 đến 30 phút. Thời điểm này đồng bộ hóa nồng độ đỉnh trong huyết thanh với quá trình axit hóa tối đa của các ống tế bào thành và thu hút các bơm proton dự trữ đến màng tủy, nơi chúng bị vô hiệu hóa bởi thuốc. Bởi vì khả năng chữa lành bệnh viêm thực quản ăn mòn tỷ lệ thuận với phần thời gian độ pH trong dạ dày trên 4, nên không có gì ngạc nhiên khi PPIs có hiệu quả trong việc chữa lành viêm thực quản hơn là thuốc chẹn H2. PPIs có thêm lợi thế là tốc độ chữa bệnh nhanh hơn (11,5% mỗi tuần so với 6,4% mỗi tuần đối với dùng thuốc kháng H2).
Điều trị duy trì bằng PPIs thường được yêu cầu sau khi bệnh viêm thực quản được chữa lành và các triệu chứng thuyên giảm. Nỗ lực giảm liều hoặc chuyển sang các loại thuốc kém hiệu quả hơn thường dẫn đến tái phát. Vigneri và các đồng nghiệp đã phát hiện ra điều này đúng trong một nghiên cứu về những bệnh nhân viêm thực quản được chữa lành bằng Omeprazole, 40 mg mỗi ngày, sau đó được chỉ định ngẫu nhiên vào một trong năm phương pháp điều trị duy trì. Bệnh thuyên giảm được duy trì ở 80% bệnh nhân được điều trị bằng Omeprazole so với chỉ 49% bệnh nhân được điều trị bằng Ranitidine. Điều trị duy trì bằng PPIs thường đòi hỏi cùng một liều lượng được sử dụng để chữa lành thực quản Những rủi ro có thể xảy ra khi điều trị kéo dài bằng PPIS đã được cho là bao gồm tăng đường huyết, viêm teo dạ dày và nhiễm trùng đường ruột. Tuy nhiên, không có dữ liệu nào xác định bất kỳ nguy cơ thực sự nào đối với bệnh nhân mặc dù có hơn 11 năm kinh nghiệm với các tác nhân này. PPIs rất an toàn và được dung nạp tốt. Vì vậy, PPIs là thuốc thường xuyên có mặt trong phác đồ điều trị trào ngược dạ dày thực quản bộ y tế.
4.2.4. Sucralfate sử dụng trong phác đồ điều trị trào ngược dạ dày thực quản bộ y tế
Sucralfate cũng hoạt động như một rào cản đối với axit và pepsin. Tuy nhiên, không giống như Alginate, Sucralfate hoạt động bằng cách liên kết với biểu mô bị tổn thương. Nó cũng có thể giúp chữa lành niêm mạc bị tổn thương bằng cách liên kết các yếu tố tăng trưởng biểu bì và nguyên bào sợi. Sucralfate cung cấp một mức độ giảm triệu chứng tương tự như H2RA. Mặc dù vậy, các nghiên cứu đánh giá Sucralfate trong việc chữa bệnh GERD đã đưa ra kết quả không nhất quán, với tỷ lệ chữa bệnh được báo cáo thay đổi từ 17–67%.
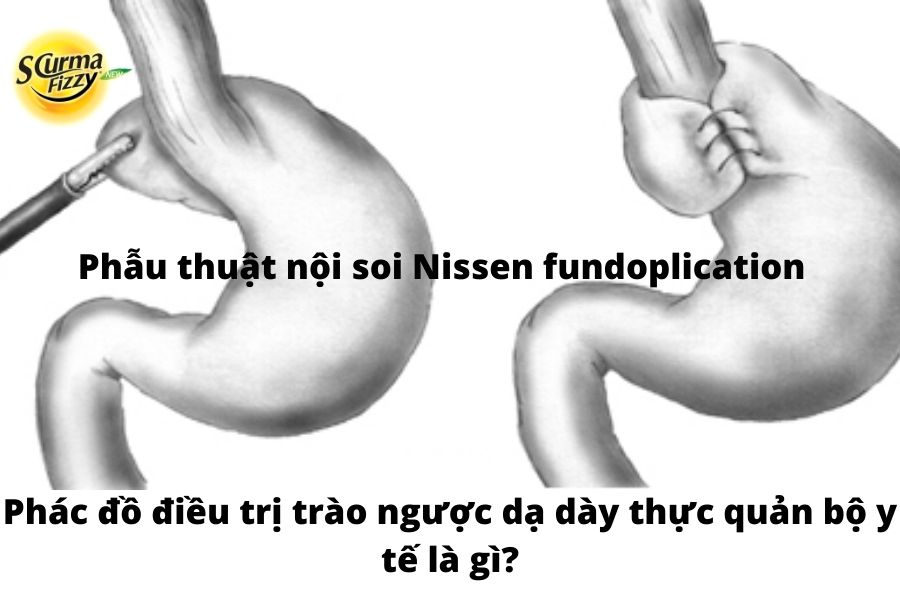
4.3. Điều trị trào ngược dạ dày thực quản bằng phẫu thuật
Những bệnh nhân có GERD chịu lửa về mặt y tế, không tuân thủ hoặc gặp các tác dụng phụ với liệu pháp y tế, thoát vị gián đoạn lớn tiềm ẩn hoặc những người muốn ngừng điều trị y tế lâu dài có thể được xem xét để quản lý phẫu thuật . Các lựa chọn phẫu thuật có sẵn cho GERD là phẫu thuật nội soi ổ bụng Nissen fundoplication, phẫu thuật nội soi trước 180° (180° LAF), hoặc phẫu thuật cắt lớp đệm ở bệnh nhân béo phì. Phẫu thuật nội soi Nissen fundoplication đã là phương pháp điều trị phẫu thuật tiêu chuẩn vàng trong quản lý bệnh nhân GERD. Tuy nhiên, với sự phổ biến nhanh chóng của bệnh béo phì ở Hoa Kỳ, phẫu thuật cắt bỏ dạ dày đang trở thành phương pháp điều trị phẫu thuật phổ biến nhất cho GERD. Các hướng dẫn hiện tại của ACG khuyến cáo thực hiện theo dõi pH lưu động trước phẫu thuật ở những bệnh nhân không bị viêm thực quản ăn mòn và đo thực quản để loại trừ chứng đau thắt hoặc thực quản dạng xơ cứng bì chưa được chẩn đoán trước khi điều trị bằng phẫu thuật. Tuy nhiên, những bệnh nhân đang trải qua phẫu thuật tạo quỹ có nguy cơ phát triển các tác dụng phụ sau phẫu thuật bao gồm đầy hơi, gặp ở 15 đến 20% bệnh nhân, khó nuốt và ợ hơi, phẫu thuật cắt dạ dày có thể điều chỉnh bằng nội soi (LAGP), và cắt dạ dày qua ống tay áo. Các nghiên cứu đã chỉ ra rằng kết quả giảm cân do phẫu thuật quản lý bệnh béo phì đã có tác động tích cực đến GERD.
>>>Xem thêm: Phác Đồ Điều Trị Trào Ngược Dạ Dày Được Bác Sĩ Lựa Chọn
4.4. Liệu pháp nội tuỷ trong phác đồ điều trị trào ngược dạ dày thực quản bộ y tế
Trong thời đại của kỹ thuật phẫu thuật xâm lấn tối thiểu, nhiều loại liệu pháp nội soi khác nhau đã được phát triển để quản lý GERD. Hầu hết chúng đã bị ngừng sử dụng sau khi không chứng minh được hiệu quả lâu dài. Các liệu pháp điều trị nội mạc tử cung hiện có bao gồm nâng cơ vòng từ tính (MSA) và tạo cơ thắt không qua đường mổ sử dụng EsophyX (EndoGastric Solutions, Redmond, WA, Hoa Kỳ). Một phân tích tổng hợp gần đây của Gerson bao gồm dữ liệu từ 233 bệnh nhân đã chứng minh rằng những đối tượng trải qua quy trình TIF 2.0 đã cải thiện độ pH thực quản, giảm nhu cầu về PPI và cải thiện đáng kể chất lượng cuộc sống ở ba năm sau quy trình TIF 2.0. Một nghiên cứu tiềm năng khác của Testoni đã chứng minh TIF với EsophyX như một lựa chọn điều trị lâu dài hiệu quả cho bệnh nhân GERD có triệu chứng kèm theo thoát vị gián đoạn dưới 2 cm. Một phân tích tổng hợp so sánh tạo quỹ Nissen và tăng cơ vòng từ bao gồm dữ liệu từ 688 bệnh nhân với 415 người đã trải qua MSA và những người còn lại được điều trị bằng phương pháp tạo cơ vòng từ Nissen đã kết luận rằng MSA là một lựa chọn điều trị hiệu quả cho GERD như kết quả ngắn hạn, dường như có thể so sánh với Nissen fundoplication.
4.5. Phác đồ hoàn chỉnh để điều trị trào ngược dạ dày thực quản hiệu quả bộ y tế
Có một số hướng dẫn hiện có để điều trị GERD ở cơ sở chăm sóc sức khỏe ban đầu. Các hướng dẫn này nhằm mục đích đưa ra các khuyến nghị để kiểm soát liên tục hiệu quả về chi phí đối với GERD, và hỗ trợ các bác sĩ trong việc cung cấp dịch vụ chăm sóc tối ưu. Hầu hết các hướng dẫn đều tuân theo cách tiếp cận điều trị từng bước. Hướng dẫn quản lý GERD lần đầu tiên được xuất bản bởi American College of Gastroenterology (ACG) vào năm 1995. Sau khi đánh giá định kỳ vào năm 1999, các hướng dẫn đã được cập nhật để phản ánh những tiến bộ trong điều trị. Ban đầu, những bệnh nhân có các triệu chứng nhẹ của GERD nên được điều trị bằng thay đổi lối sống và dùng thuốc kháng acid hoặc H2RA không kê đơn. ACG coi thuốc kháng axit chỉ hữu ích để điều trị các dạng GERD nhẹ hơn. Nếu điều trị ban đầu không hiệu quả, chiến lược điều trị thích hợp nhất là ức chế axit bằng PPI; H2RA được kê đơn cũng có hiệu quả ở những bệnh nhân bị GERD ít nghiêm trọng hơn. Vai trò của PPIs và H2RAs trong điều trị GERD đã được thảo luận. Một cách tiếp cận, được gọi là liệu pháp ‘‘nâng cao’’, là bắt đầu với một liều H2RA tiêu chuẩn và điều chỉnh để kiểm soát triệu chứng. Cách tiếp cận khác, liệu pháp ‘giảm dần’, bắt đầu với liệu pháp PPI hàng ngày và giảm xuống dạng ức chế axit thấp nhất để kiểm soát các triệu chứng. ACG đồng ý rằng phương pháp tiếp cận tốt nhất là tùy thuộc vào sự lựa chọn của từng bác sĩ với sự tư vấn của bệnh nhân. Nhiều bệnh nhân bị GERD yêu cầu điều trị lâu dài để kiểm soát các triệu chứng và ngăn ngừa biến chứng. Liệu pháp PPI mãn tính được khuyến cáo như một hình thức điều trị duy trì thích hợp và hiệu quả ở nhiều bệnh nhân. Can thiệp phẫu thuật là một lựa chọn duy trì ở những bệnh nhân mắc chứng GERD hoặc GERD khó điều trị.
Hướng dẫn của The National Institute for Clinical Excellence (NICE) về quản lý GERD ở Vương quốc Anh ủng hộ việc giảm bớt liều dùng thuốc, các hướng dẫn khuyến nghị dùng PPI liều đầy đủ trong 1 hoặc 2 tháng, sau đó giảm dần liệu pháp xuống liều thấp nhất có thể để kiểm soát các triệu chứng. Bệnh nhân nên được khuyến khích sử dụng điều trị lâu dài trên cơ sở ‘‘khi cần thiết’’ để kiểm soát các triệu chứng của chính họ. Ở những bệnh nhân có các triệu chứng dai dẳng bất chấp liệu pháp PPI, các lựa chọn điều trị nên bao gồm tăng gấp đôi liều điều trị PPI, thêm H2RA khi đi ngủ và kéo dài thời gian điều trị. NICE cho rằng việc sử dụng liệu pháp kháng axit trong thời gian dài, liên tục là không phù hợp, vì nó chỉ làm giảm các triệu chứng trong thời gian ngắn hơn là ngăn ngừa chúng. NICE không khuyến nghị phẫu thuật để quản lý thường quy GERD dai dẳng, mặc dù điều này có thể có giá trị ở những bệnh nhân riêng lẻ mà chất lượng cuộc sống vẫn bị suy giảm đáng kể. Phác đồ điều trị trào ngược dạ dày thực quản bộ y tế đã được xây dựng dựa trên hướng dẫn điều trị trên.
5. Tổng kết về phác đồ điều trị trào ngược dạ dày thực quản bộ y tế
Bệnh trào ngược dạ dày thực quản (GERD) là một căn bệnh mạn tính và có tỉ lệ tái phát cao. Nếu không được điều trị bệnh sớm, bệnh có thể gây ra các biến chứng vô cùng nguy hiểm. Vì vậy để điều trị bệnh hiệu quả, bệnh nhân phải tuân thủ nghiêm ngặt phác đồ điều trị trào ngược dạ dày thực quản bộ y tế đề ra. Bên cạnh những thông tin trên, mọi ý kiến đóng góp hoặc bất kỳ câu hỏi nào của bạn cũng sẽ được giải đáp tận tình bởi đội ngũ chuyên gia của Scurma Fizzy qua HOTLINE 18006091.