Trào Ngược Thực Quản Độ A Là Gì Và Có Nguy Hiểm Không
Trào ngược thực quản độ A là bệnh lý rất phổ biến hiện nay. Việc phân chia mức độ trào ngược thực quản có ý nghĩa lâm sàng quan trọng để chẩn đoán và điều trị tình trạng này. Trào ngược thực quản sẽ dẫn đến những biến chứng nguy hiểm nếu có xuất hiện tổn thương thực thể. Bài viết chia sẻ những kiến thức chính xác nhất về, giải phẫu bệnh, chẩn đoán xác định và phân loại trào ngược thực quản độ A
1. Trào ngược thực quản độ A là gì ?
1.1. Trào ngược thực quản và Barretts thực quản là gì ?
Theo giáo sư Hoda M. Malaty, Bác sĩ tại Đại học Y khoa Baylor, Houston, Texas, Hoa Kỳ, chuyên gia tiêu hóa chia sẻ về các bệnh lý dạ dày:
“Trào ngược dạ dày – thực quản là một bệnh lý di truyền do nhiều yếu tố có thể gây ra, đa số người mắc chứng rối loạn này thường những người thân trong gia đình cũng có tiền sử bị các bệnh lý dạ dày ”.
Ngoài tiền sử gia đình, các yếu tố nguy cơ khác dẫn đến tỉ lệ mắc trào ngược cao hơn bao gồm: sử dụng thuốc NSAID, nhiễm vi khuẩn H.p, hút thuốc, và thực hiện chế độ ăn uống không hợp lý, khoa học…
>>> Xem thêm : Vi khuẩn Hp là gì, Hp gây bệnh gì cho cơ thể
Trào ngược dạ dày thực quản là sự di chuyển không tự chủ của các chất trong dạ dày lên thực quản.
Tuy nhiên, trào ngược chỉ được coi là một bệnh khi nó gây ra các triệu chứng thường xuyên hoặc nghiêm trọng hoặc khi nó tạo ra tổn thương.
- Triệu chứng của trào ngược dạ dày thực quản làm suy giảm chất lượng cuộc sống người bệnh
Trào ngược dạ dày thực quản là một quá trình sinh lý bình thường xảy ra nhiều lần trong ngày mà không có triệu chứng hoặc tổn thương niêm mạc thực quản ở hầu hết những người khỏe mạnh.
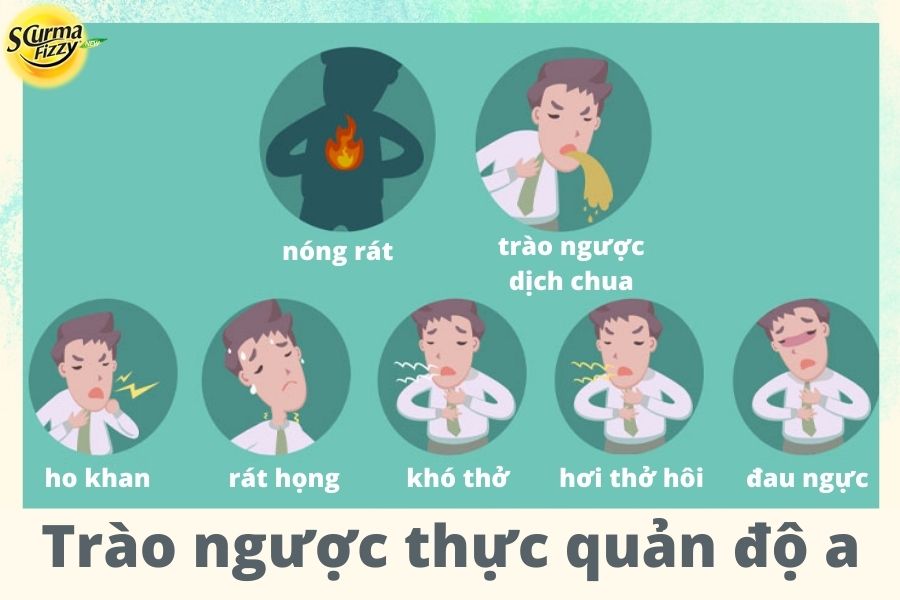
Triệu chứng biểu hiện điển hình của bệnh trào ngược dạ dày thực quản là nóng rát ngực (thường được gọi là ợ nóng).
Bệnh nhân cũng có thể bị đau ngực không rát và khó nuốt. Cơn đau ngực thường nằm ở giữa ngực và có thể lan ra sau lưng.
Ngoài ra, người bệnh còn có các triệu chứng khác như ợ hơi, ợ chua, buồn nôn, miệng có vị đắng, khó tiêu, chướng bụng
>>> Xem thêm : Ợ hơi ợ chua và những điều cần biết
- Biến chứng của trào ngược dạ dày thực quản có thể gây nguy hiểm đến tính mạng người bệnh
Các biến chứng nguy hiểm thường gặp của trào ngược bao gồm viêm thực quản, chít hẹp thực quản và Barrett thực quản
Viêm thực quản
Khi acid và dịch thức ăn từ dạ dày trào ngược lên thực quản sẽ gây bào mòn lớp niêm mạc thực quản, dẫn đến tình trạng viêm loét thực quản
Hẹp thực quản
Do thực quản bị acid và dịch thức ăn trào ngược lên thực quản gây viêm loét thực quản, lâu dần sẽ dẫn đến sưng phồng niêm mạc thực quản. Đồng thời, các sợi collagen lắng đọng sẽ dẫn đến lòng thực quản bị hẹp
Khi xảy ra tình trạng hẹp thực quản, người bệnh sẽ cảm thấy khó nuốt thức ăn, đặc biệt là các thức ăn đặc, và có cảm giác nghẹn lại ở cổ họng
Barret thực quản
Đây là tình trạng chuyển sản trong đó các biểu mô vảy của niêm mạc thực quản được thay thế bằng biểu mô trụ để thích nghi với quá trình trào ngược acid dạ dày
Tình trạng này về lâu dài nếu không được kiểm soát và điều trị thì có thể gây ra ung thư thực quản
Đa số bệnh nhân có các triệu chứng gợi ý bệnh trào ngược dạ dày-thực quản không có tổn thương niêm mạc, có thể bệnh nhân đã sử dụng thuốc ức chế axit để hạn chế các tổn thương ngay giai đoạn đầu của bệnh.
Chỉ có một số ít bệnh nhân trào ngược có biểu hiện viêm thực quản ăn mòn hoặc thực quản Barretts. Thực quản Barretts là bệnh lý biến đổi biểu mô niêm mạc thực quản và là hậu quả của việc kéo dài tình trạng trào ngược dạ dày.
Nhiều công bố khác nhau đã chỉ ra rằng mức độ gần nhau của các đợt trào ngược là một yếu tố quan trọng quyết định xem có nhận biết được đợt trào ngược hay không.
1.2. Trào ngược thực quản độ A và ý nghĩa của việc phân loại mức độ bệnh
Việc phân loại mức độ trào ngược dạ dày – thực quản chắc chắn là quan trọng và có ý nghĩa lâm sàng, chính vì thế nó được nghiên cứu kỹ và so sánh giữa các mức độ bệnh trào ngược khác nhau.
Một số thống kê về tỷ lệ các biến chứng của từng mức độ trào ngược:
| Tỉ lệ mắc các biến chứng | Trào ngược thực quản không bào mòn | Trào ngược thực quản độ a | Trào ngược thực quản độ b | Trào ngược thực quản độ c | Trào ngược thực quản độ d | Barrett thực quản |
| Thoát vị khe hoành* | 20% | 50% | 50% | 80% | 80% | 40% |
| Dương tính với men tyrosine phosphatase của protein liên quan đến ung thư dạ dày | 50% | 60% | 50% | 30% | 30% | 40% |
| Tổng số các đợt trào ngược | 53.9% | 53.0% | 57.8% | 62.3% | 62.3% | 66.3% |
*Mối quan hệ giữa thoát vị khe hoành mặc dù theo số liệu trên lâm sàng là có liên quan ảnh hưởng đến nhau xong trào ngược dạ dày cũng như trào ngược thực quản độ A vẫn còn nhiều tranh cãi.
Trước kia trong lâm sàng biểu hiện của thoát vị gián đoạn thường được coi là sự hiện diện của viêm thực quản trào ngược.
Mối liên quan này thường dẫn đến việc thay thế phẫu thuật bằng việc điều chỉnh thoát vị gián đoạn hơn bằng cách ngăn ngừa trào ngược dạ dày thực quản, trào ngược thực quản độ A.
Tuy nhiên, cơ chế bệnh sinh của bệnh trào ngược phức tạp hơn và các yếu tố quan trọng trong sự phát triển của nó liên quan đến bốn yếu tố:
- 1) ống môn vị không hoàn thành chức năng.
- 2) thể tích và pH của dịch vị hồi lưu.
- 3) sức đề kháng niêm mạc thực quản.
- 4) hiệu quả thanh thải thực quản và làm rỗng dạ dày.
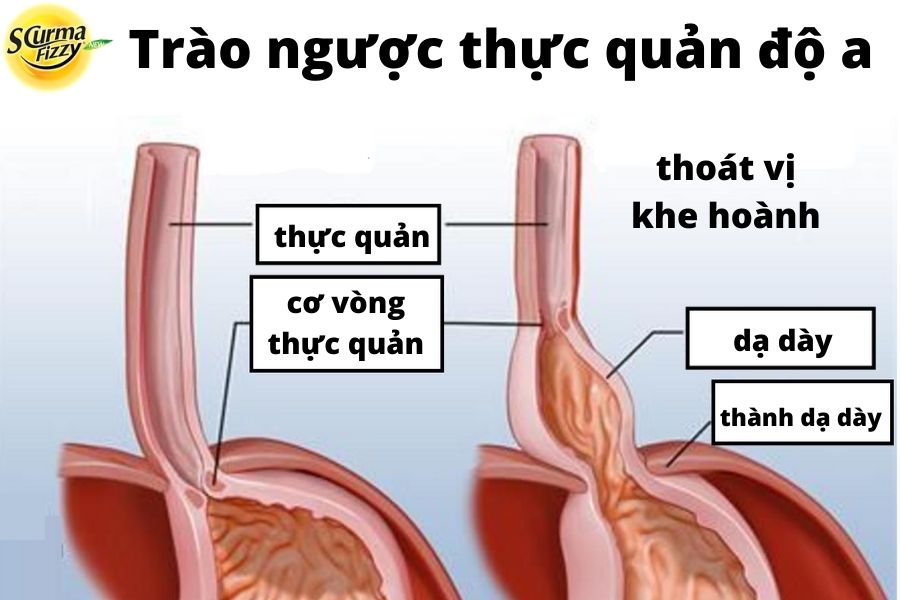
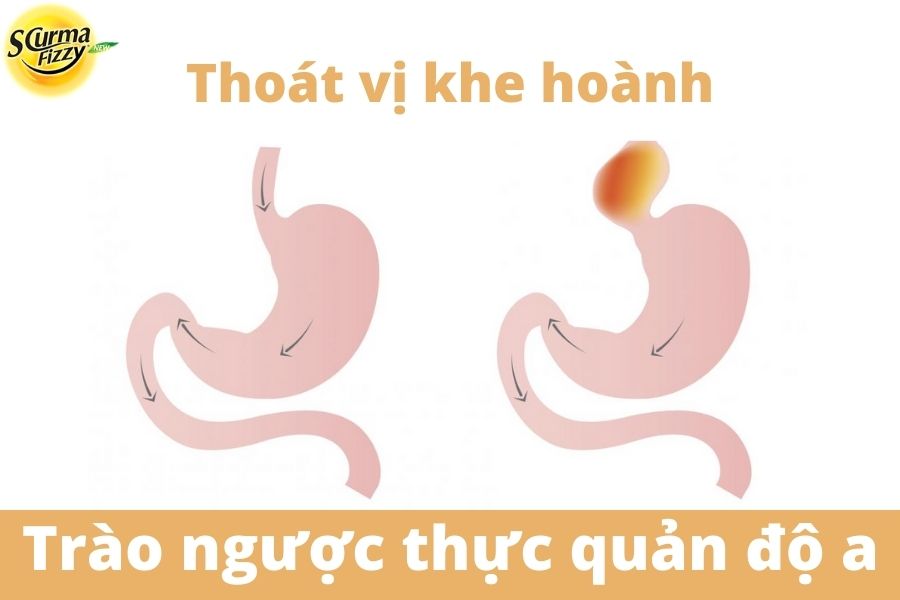
- Thế nào là thoát vị khe hoành
Thoát vị khe hoành là thoát vị hoành phổ biến nhất trong đó chỗ nối thực quản tạo thành phần lớn nhất của dạ dày bị thoát vị.
Thoát vị khe hoành xuất hiện khi chỗ nối thực quản và một phần của dạ dày lân cận mở rộng ra phía trên thực quản của cơ hoành.
- Mối quan hệ giữa thoát vị khe hoành và trào ngược dạ dày
Một quan niệm phổ biến cho rằng trào ngược dạ dày thực quản chủ yếu là do rối loạn chức năng cơ thắt thực quản dưới và sự hiện diện của thoát vị khe hoành ít ảnh hưởng đến hàng rào chống trào ngược.
Cơ hoành và dây chằng thực quản là những cấu trúc giải phẫu có khả năng đóng vai trò ngăn ngừa trào ngược.
Thoát vị khe hoành cũng đã được chứng minh là làm chậm quá trình thông thực quản, có thể thúc đẩy viêm thực quản và trào ngược cũng như trào ngược thực quản độ A.
>>>> Xem thêm ngay: Viêm Thực Quản Trào Ngược Độ A Có Nguy Hiểm Không
2. Phân loại trào ngược thực quản theo Hệ thống phân loại Los Angeles
Hệ thống phân loại Los Angeles được phát triển bởi Nhóm Công tác Quốc tế về Phân loại Viêm thực quản, được Tổ chức Tiêu hóa Thế giới hỗ trợ.
Hệ thống phân loại này được trình bày lần đầu tiên tại Đại hội Tiêu hóa Thế giới Los Angeles.
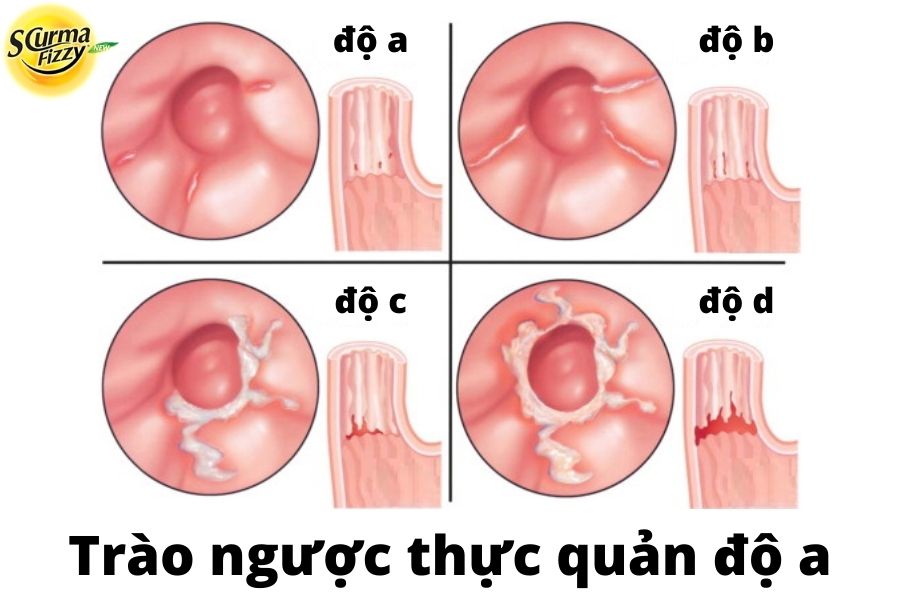
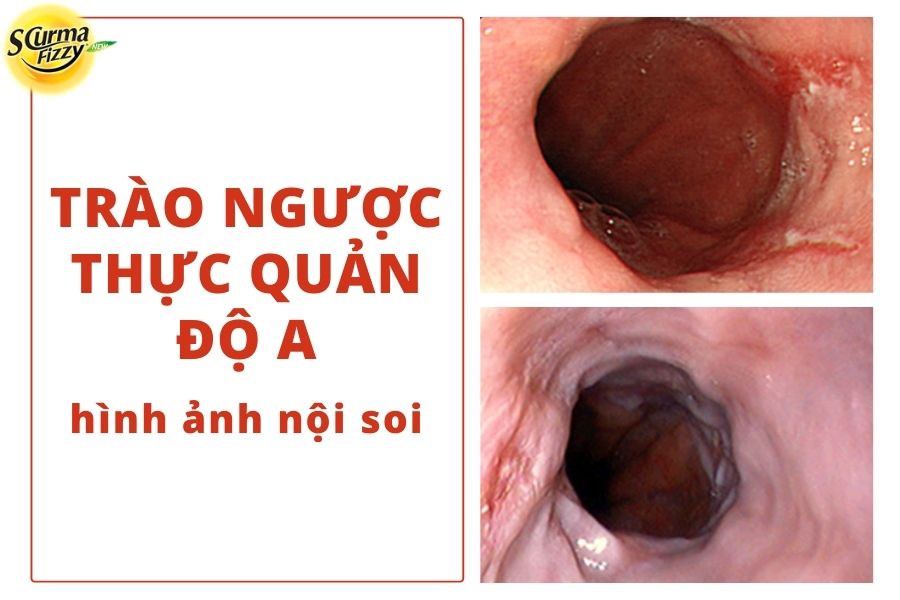
| Trào ngược thực quản độ a | Một (hoặc nhiều) vệt nội soi tổn thương niêm mạc không dài hơn 5 mm |
| Trào ngược thực quản độ b | Một (hoặc nhiều) vệt nội soi tổn thương niêm mạc dài hơn 5 mm |
| Trào ngược thực quản độ c | Một (hoặc nhiều) vệt nội soi tổn thương niêm mạc liên tục, viêm nhỏ hơn 75% chu vi thực quản |
| Trào ngược thực quản độ d | Một (hoặc nhiều) vết tổn thương niêm, viêm ít nhất 75% chu vi thực quản |
Đây là hệ thống phân loại được áp dụng trên lâm sàng nhiều nhất vì hiệu quả và độ chính xác cao. Hơn nữa, nó nhất quán trong việc dự đoán kết quả của liệu pháp điều trị trào ngược axit, đáp ứng tốt với các thử nghiệm khác về trào ngược axit như các nghiên cứu theo dõi độ pH trong 24 giờ.
Một Hạn chế của hệ thống phân loại LA là nó loại trừ những thay đổi tối thiểu của niêm mạc có liên quan đến bệnh trào ngược. Những tiến bộ gần đây trong kỹ thuật hình ảnh nội soi đã cho phép hình dung những thay đổi này.
3. Trào ngược thực quản độ A – Chẩn đoán phân loại
3.1. Thế nào là chẩn đoán xác định trào ngược thực quản độ A
Trào ngược thực quản độ A hay các bệnh trào ngược dạ dày thực quản khác (với tất cả các thể trào ngược ăn mòn, co thắt cơ trơn thực quản, Barrett thực quản) các tổn thương có thể xác định được bằng nội soi.
Ít hơn 50% bệnh nhân có các triệu chứng trào ngược dạ dày thực quản điển hình có các tổn thương niêm mạc có thể nhận biết qua nội soi.
Chẩn đoán viêm thực quản do trào ngược ăn mòn được thiết lập khi có các tổn thương tại biểu mô tạo nên những vệt loang lổ nhìn được trong quá trình nội soi, có vân hoặc hình tròn và có thể xuất hiện tình trạng viêm ở niêm mạc đoạn xa thực quản.
Gần như tất cả các hướng dẫn về chẩn đoán và điều trị bệnh trào ngược đều khuyến cáo rằng viêm thực quản trào ngược nên được phân loại nội soi.
Do tính dễ sử dụng và sự thay đổi giữa các cá nhân rất nhỏ trong việc đánh giá, nên sử dụng phân loại trào ngược Los Angeles để cá thể hóa liệu pháp và giúp gia tăng hiệu quả điều trị.
Trong quá trình nội soi thực quản có thể quan sát thấy sự hiện diện của thoát vị khe hoành, một biến chứng được cho là có liên quan đến trào ngược thực quản.
Ngược lại, ban đỏ, nổi hạt, chỗ tiếp giáp không rõ ràng giữa vùng niêm mạc của biểu mô vảy và biểu mô trụ, tăng đánh dấu mạch máu ở thực quản xa, phù nề và nếp gấp niêm mạc nổi lên không phải là những dấu hiệu đáng tin cậy và do đó không được sử dụng trong chẩn đoán trào ngược bệnh.
Mức độ của bệnh viêm thực quản trào ngược có nghĩa là có nhiều loại liệu pháp khác nhau (tùy thuộc vào mức độ của các triệu chứng).
Các trường hợp nhẹ của viêm thực quản trào ngược (trào ngược thực quản độ A, trào ngược thực quản độ b) có thể được điều trị bằng thuốc ức chế bơm proton (PPI) ở liều lượng tiêu chuẩn trong khoảng 4 tuần, trong khi những bệnh nhân bị nặng (trào ngược thực quản độ c, trào ngược thực quản độ d) nên được điều trị 8 tuần PPI ở liều lượng tiêu chuẩn.
3.2. Chụp X quang thực quản
Chụp thực quản bằng bari là một nghiên cứu đánh giá cấu trúc và chức năng của thực quản. Nghiên cứu này thường là thử nghiệm đầu tiên được sử dụng ở những bệnh nhân mắc chứng khó nuốt (khó nuốt).
Nó rất tốt cho việc chẩn đoán tắc nghẽn hoặc các nguyên nhân gây tắc nghẽn khác. Hình ảnh chụp thực quản bari cũng cho phép đánh giá sự phối hợp của chức năng vận động thực quản vì thế là một lựa chọn trong chẩn đoán chứng trào ngược thực quản độ A cũng như các cấp độ khác trong trào ngược thực quản.
Tuy nhiên, phương pháp không được ứng dụng nhiều trong chẩn đoán viêm thực quản và trào ngược vì chỉ được phát hiện được các đợt trào ngược lớn, ở 40% bệnh nhân có các triệu chứng trào ngược điển hình.
Hơn nữa, một số trào ngược có thể được nhìn thấy ở những người không trào ngược. Do đó, các đợt trào ngược nhỏ nên được coi là một chẩn đoán khác để nghiên cứu thêm.
>>>> Tìm hiểu thêm: 5 Xét nghiệm khám trào ngược dạ dày bạn nên biết
3.3. Theo dõi pH 24h
Theo dõi pH liên tục, còn được gọi là nghiên cứu pH trong 24 giờ, là một quy trình trong đó pH (hay mức độ axit) được ghi lại trong một thời gian dài.
Một ống thông nhạy cảm với axit được đặt vào thực quản và được gắn với một thiết bị theo dõi nhỏ để ghi lại những thay đổi về pH thực quản trong một khoảng thời gian dài (lên đến 24 giờ).
Nó cung cấp thông tin về mức độ nghiêm trọng và kiểu trào ngược. Thông tin này rất hữu ích để xác nhận dấu hiệu của trào ngược và điều chỉnh liệu pháp cho từng bệnh nhân.
Theo dõi pH liên tục được coi là xét nghiệm tốt nhất để chẩn đoán trào ngược thực quản độ A cũng như các kiểu trào ngược khác.
Tuy nhiên, tỷ lệ phản ứng âm tính giả là 10–20% (kết quả xét nghiệm âm tính ở bệnh nhân thực sự mắc bệnh trào ngược).
Do đó, kết quả phải được giải thích trong bối cảnh của bệnh cảnh lâm sàng tổng thể. Nếu pH trong thực quản nhỏ hơn 4 hơn 10% thời gian, bệnh nhân được coi là bị trào ngược bệnh lý.
3.4. Nội soi thực quản
Theo Hiệp hội Y khoa Thế giới, cụ thể là Tuyên bố Helsinki trong Thực hành Lâm sàng. Nghiên cứu đã được phê duyệt bởi hội đồng Trung tâm Y tế Đại học Vanderbilt.
Chẩn đoán trào ngược thực quản độ A hay bất kỳ mức độ nào trong trào ngược dạ dày thực quản trước khi tiến hành nội soi thực quản đầu tiên phải có sự hiện diện của các triệu chứng chính ngoài thực quản bao gồm ho, khàn giọng, hen suyễn-thở khò khè và khó thở, hắng giọng, đau họng, khó nuốt, đau ngực và khó chịu khi nói.
Điều kiện thứ hai là đã hoàn thành một bảng câu hỏi chi tiết đánh giá tiền sử bệnh hiện tại và quá khứ, thuốc hiện tại, thông tin cá nhân của đối tượng bao gồm: tuổi, giới tính và chủng tộc.
Điều kiện thứ ba là xuất hiện mức độ nghiêm trọng và tần suất của trào ngược dạ dày thực quản (ợ chua, nôn trớ), có thể có tiền sử hút thuốc và sử dụng rượu và có các triệu chứng về giọng / họng và mũi.
Loại trừ khả năng mắc trào ngược dạ dày cho các trường hợp bệnh nhân bị chứng khó nuốt, do tiền sử phẫu thuật, đau thắt ngực hoặc tiền sử rối loạn nhu động thực quản.
Nội soi đánh giá sự thay đổi niêm mạc thực quản ở bệnh nhân có triệu chứng trào ngược rất quan trọng để chẩn đoán bệnh nhân đang ở mức độ nặng nhẹ khác nhau.
Mức độ nghiêm trọng của viêm thực quản qua nội soi tương quan rất lớn với khả năng đáp ứng với một số phương pháp điều trị và với nguy cơ phát triển các biến chứng, ví dụ như hẹp đường tiêu hóa.
Trong lịch sử, đã có một sự khác biệt đáng kể giữa các nhà nội soi trong việc mô tả phạm vi xuất hiện nội soi liên quan đến trào ngược axit.
Điều này đã dẫn đến khó khăn trong giao tiếp giữa các nhóm chăm sóc sức khỏe và bệnh nhân và là một rào cản đáng kể đối với việc giải thích chính xác kết quả của các thử nghiệm lâm sàng điều trị báo cáo tỷ lệ điều trị thành công trong bệnh trào ngược ăn mòn.
4. Trào ngược thực quản độ A – Liệu pháp điều trị
4.1. Thay đổi chế độ ăn
Điều trị nội khoa trào ngược thực quản độ A thường bắt đầu bằng việc thay đổi chế độ ăn uống và lối sống.
Trào ngược trở nên trầm trọng hơn do thực phẩm làm tăng axit dạ dày (đồ uống có chứa caffein và các chất kích thích), giảm áp lực cơ thắt thực quản dưới (thức ăn béo), ảnh hưởng đến nhu động thực quản (cà phê, rượu) hoặc làm rỗng dạ dày chậm.
Hơn nữa, tình trạng trào ngược trở nên tồi tệ hơn sau các bữa ăn lớn, làm tăng áp lực dạ dày. Hút thuốc ảnh hưởng đến chức năng vận động của thực quản, dẫn đến thường xuyên ợ hơi do phải thông hơi cho dạ dày căng phồng.
Vì hàng rào chống trào ngược thường yếu ở bệnh nhân trào ngược thực quản độ A, nên lượng thức ăn đưa vào rất quan trọng trong việc giữ các chất trong dạ dày trong dạ dày và đưa chất trào ngược trở lại dạ dày khi trào ngược xảy ra.
Do đó, tránh nằm xuống sau khi ăn và kê cao đầu giường thường được khuyến khích trong liệu pháp điều trị trào ngược. Ngoài ra, giảm cân thường được khuyến khích cho những bệnh nhân thừa cân để giảm các chứng trào ngược thực quản độ A.
| Những gợi ý phổ biến để giúp giảm bớt các triệu chứng của trào ngược thực quản độ a |
| Tránh các loại thực phẩm làm tăng nồng độ axit trong dạ dày (hoa quả có tính chua như chanh, quất,..; đồ ăn cay nóng, chiên xào, dầu mỡ).
Tránh thực phẩm làm giảm áp lực cơ vòng thực quản dưới (rượu bia, chất béo, caffein, hoặc một số thuốc chống viêm NSAID, aspirin,..). Tránh những thức ăn ảnh hưởng đến nhu động ruột (sữa hoặc các chế phẩm từ sữa đối với những người thiếu enzym lactose). Tránh thức ăn làm chậm quá trình làm rỗng dạ dày (thức ăn khó tiêu). Tránh các bữa ăn lớn. Tránh hút thuốc. Tránh nằm sau bữa ăn. Nâng cao đầu giường. Giảm cân (nếu thừa cân). |
4.2. Một số chế phẩm điều trị trào ngược
Ở một số bệnh nhân mắc trào ngược thực quản độ A, việc thực hiện đơn giản những thay đổi về chế độ ăn uống và lối sống này là hiệu quả để hạn chế các triệu chứng trào ngược.
Tuy nhiên, hầu hết bệnh nhân đến gặp bác sĩ với các triệu chứng trào ngược nghiêm trọng hoặc bị viêm thực quản đều cần điều trị bằng thuốc.
Liệu pháp điều trị bằng thuốc hiện nay phụ thuộc vào hai loại thuốc: thuốc làm giảm độ axit trong dạ dày (thuốc ức chế axit) và thuốc tăng nhu động tiêu hóa cho các trường hợp rối loạn giảm co bóp dạ dày gây ứ thức ăn trong dạ dày gây trào ngược.
- Thuốc kháng axit
Thuốc kháng axit, được dùng với số lượng vừa đủ, có thể trung hòa axit có trong dạ dày tại thời điểm uống. Tuy nhiên, thuốc kháng axit sẽ nhanh chóng mất tác dụng và sự trung hòa axit trong dạ dày có xu hướng làm tăng sản xuất axit do phản ứng hồi lưu axit của thần kinh và nội tiết tố.
Do đó, thời gian trung hòa axit bằng thuốc kháng axit có xu hướng bị hạn chế. Thuốc kháng axit (muối của Magie và Nhôm) hiệu quả nhất giảm nhanh các triệu chứng trào ngược thực quản độ A và không có tác dụng điều trị dài hạn.
- Thuốc chẹn H2
Thuốc chẹn histamine 2 (H2) là thuốc ngăn chặn tác động kích thích của histamine lên bài tiết axit dạ dày. Thuốc chẹn H2 làm giảm tiết axit khoảng 70% ở liều tiêu chuẩn và đạt được sự kiểm soát triệu chứng tốt ở 80% người trào ngược.
Đối với những người bị viêm thực quản ăn mòn ở khoảng 50% bệnh nhân. Việc lựa chọn tác nhân thường dựa trên bác sĩ, thời gian tác dụng của từng loại thuốc, tần suất sử dụng thuốc, tương tác thuốc và chi phí.
Trong những năm gần đây, thuốc chẹn H2 (cimeditine, nizatidine,..) đã được bán không cần kê đơn chứa liều lượng thấp hơn so với các công thức được quy định.
- Thuốc ức chế bơm proton
Thuốc ức chế bơm proton (PPI) là loại thuốc ngăn chặn con đường tiết axit chung cuối cùng. PPI ngăn chặn tác động của cả ba con đường chính (histamine, acetylcholine và gastrin) để kích thích axit.
Kết quả là, khả năng ngăn chặn axit của PPIs về cơ bản lớn hơn đáng kể so với các thuốc kháng H2.
Với liều lượng vừa đủ, PPI có khả năng tác động lên dạ dày khiến nó hoàn toàn không tạo ra axit. Phần lớn bệnh nhân có các triệu chứng trào ngược thực quản điển hình như trào ngược thực quản độ A có thể được kiểm soát bằng PPI.
Hơn nữa, PPI chữa lành chứng viêm thực quản ăn mòn ở hầu hết bệnh nhân, các trường hợp mắc trào ngược thực quản độ A, trào ngược thực quản độ b, độ c và độ d, ngay cả những người bị tổn thương thực quản nghiêm trọng.
| Thuốc PPI | Tên thương mại | Liều lượng ước tính | Đường dùng |
| Omeprazole | Prilosec | 20mg/ngày | Uống |
| Lansoprazole | Prevacid | 30mg/ngày | Uống |
| Rabeprazole | Aciphex | 20mg/ngày | Uống |
| Pantoprazole | Protonix | 40mg/ngày | Uống/tĩnh mạch |
| Esomeprazole | Nexium | 20mg/ngày | Uống |
- Thuốc tác dụng kích thích cơ trơn đường tiêu hóa Prokinetic
Prokinetic agent là thuốc tăng cường hoạt động của cơ trơn (đặc trưng của đường tiêu hóa). Mặc dù có khả năng có lợi cho việc cải thiện nhu động thực quản, áp lực nghỉ ngơi của cơ vòng dưới thực quản và của các cơn co thắt dạ dày, có vẻ như ảnh hưởng quan trọng nhất của các các thuốc prokinetic có sẵn là đối với nhu động của dạ dày.
Ở liều lượng tiêu chuẩn, các thuốc prokinetic có hiệu quả như thuốc chẹn H2, nhưng kém hiệu quả hơn PPI. Ở Hoa Kỳ, chúng có xu hướng được sử dụng kết hợp với chất ức chế axit khi chất này không đạt được kết quả mong muốn.
Metoclopramide, một tác nhân kích thích cơ trơn tiêu hóa đã được chứng minh là có hiệu quả đối với trào ngược thực quản độ A cũng như các mức độ khác của trào ngược.
Ngoài việc sử dụng các loại thuốc trên, những người mắc trào ngược dạ dày thực quản có thể lựa chọn những sản phẩm bổ sung, hỗ trợ khác làm tăng hiệu quả điều trị và hạn chế tác dụng phụ của thuốc kháng axit, chẹn H2, thuốc ức chế bơm proton, hoặc thuốc kích thích đường tiêu hóa.
>>>Tham khảo sản phẩm chức năng chữa trị các bệnh lý liên quan đến dạ dày:
https://scurmafizzy.com/nano-curcumin-la-gi-va-cac-san-pham-nano-curcumin-tren-thi-truong/
5. Kết luận
- Trào ngược thực quản độ A là mức độ nhẹ nhất theo phân loại Los Angeles, được ứng dụng phổ biến nhất trong lâm sàng nhằm tối ưu hóa tác dụng điều trị cho từng cá thể.
- Mức độ trào ngược ở nhóm đối tượng này là nhẹ và khả năng bị ăn mòn hoặc Barrett thực quản là thấp.
- Chẩn đoán trào ngược bằng phương pháp nội soi chỉ thực sự cần thiết khi bệnh nhân có biểu hiện các triệu chứng điển hình, ngoài nội soi các bệnh lý trào ngược có thể được chẩn đoán thông qua đo pH liên tục trong vòng 24 giờ.
- Những người mắc trào ngược thực quản độ A thường đáp ứng tốt với việc thay đổi chế ăn thông thường hoặc bổ sung thêm các thực phẩm chức năng giảm các chứng trào ngược .
- Chỉ khi bệnh lý vẫn không thuyên giảm, bệnh nhân có thể sử dụng các thuốc ức chế axit không kê đơn hoặc tham khảo ý kiến của bác sĩ về sử dụng thêm thuốc PPI.
Bài viết là những chia sẻ liên quan đến bệnh lý trào ngược thực quản độ A. Để cải thiện tối đa tác dụng điều trị bệnh nhân nên sử dụng phối hợp sản phẩm bổ sung để tình trạng bệnh lí được cải thiện nhanh chóng, hạn chế tái phát bệnh, đồng thời giảm thiểu tác dụng phụ cho các cơ quan khác trong cơ thể khi sử dụng thuốc Tây. Scurma Fizzy là kết quả nghiên cứu trong 3 năm của các nhà khoa học Viện Hàn Lâm Khoa học và Công nghệ và ĐH Quốc gia Hà Nội khi ứng dụng công nghệ hướng đích từ hợp chất Curcumin của củ nghệ vàng nhằm tăng hiệu quả tác dụng tập trung gấp 70 lần Nano Curcumin thông thường. Đồng thời, tăng hiệu quả lành loét và chống oxy hóa của cơ thể hơn so với các dạng bào chế khác.
Nếu các bạn quan tâm và muốn tìm hiểu thêm sản phẩm Scurma Fizzy hãy liên hệ ngay vào HOTLINE 18006091 để được tư vấn MIỄN PHÍ về sản phẩm.